第二型發炎反...
」 鼻息肉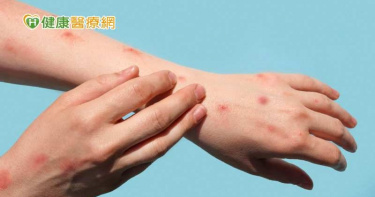
結節性癢疹「神經連鎖反應」1顆癢全身! 生物製劑可有效改善搔癢情況
皮膚出現米粒或碗豆大小的疹子,而且越抓越癢?小心可能是「結節性癢疹」,台大醫院皮膚部主任蔡呈芳教授表示,結節性癢疹有神經增生肥厚、纖維化現象,有如神經發炎,它的「癢」是從皮膚中透出來的深處癢感,而且有神經性連鎖反應,一顆發癢就會引發全身上下百顆癢疹。許多結節性癢疹的患者會因為癢感而無法獲得好的睡眠、生活品質,不過現在研究發現生物製劑可以有效改善結節性癢疹、生活品質。在今(2023)年歐洲皮膚病與性病學會年會(EADV)上,蔡呈芳教授便針對結節性癢疹的治療發表研究成果。嚴重搔抓影響生活品質 研究證實「它」可有效改善結節性癢疹有部分患者合併有異位性皮膚炎,蔡呈芳教授提到,生物製劑在5月臨床試驗中就針對這樣的患者進行研究,在病人2週注射一次、持續半年後,發現有6成病人癢感程度可以減低至少4分、搔抓嚴重度可以降到0-1分。其餘4成患者雖然未達有效療效指標,但多數患者皆表示生活品質獲得改善,不過,蔡呈芳教授表示,事實上實務使用發現患者的滿意度遠遠高於臨床試驗研究結果。因此,為了瞭解未達有效療效指標的患者,在使用生物製劑後的實際狀況如何,研究團隊進行研究,一共收錄了150多位結節性癢疹患者,並在歐洲皮膚病與性病學會年會(EADV)上發表這篇論文。蔡呈芳教授表示,研究顯示生物製劑可精準作用於第二型發炎反應、安全性高,治療半年可以顯著改善皮膚搔癢與結節病灶的嚴重程度,甚至有機會讓皮膚恢復平整狀態,進而改善睡眠、生活品質,未達有效療效指標的患者有一半在治療後對治療成果感到相當滿意。患者治療有「這些」困境 生物製劑成新選擇結節性癢疹是一種慢性皮膚疾病,不僅是免疫系統與皮膚組織相互影響的疾病,也涉及神經系統,治療方式以類固醇、冷凍治療、紫外線光療與口服免疫抑制劑等為主。但蔡呈芳教授指出,長期使用類固醇會有水牛肩、血糖升高等副作用,口服免疫抑制劑可有效治療,但主要是針對合併濕疹患者較有效、也有白血球低下及感染、肝功能異常等副作用,而冷凍治療考驗醫師的手感,光療有光線穿透性的問題,對太厚的病灶往往效果不足。現在,研究顯示生物製劑對於結節性癢疹也有效果,蔡呈芳教授表示,這對患者來說是另一種新的治療選擇,而且結節性癢疹有部分患者合併有異位性皮膚炎,2種疾病癢的共同發炎物質相同,可以透過生物製劑同時達到治療效果。目前此藥品也於10月正式通過台灣食藥署核准供臨床中重度結節性癢疹治療使用,有機會幫助更多病友找回無癢人生。除了用藥外,蔡呈芳教授也提醒患者,平時應避免皮膚過度乾燥、刺激,若有搔癢千萬不可以搔抓,以免一發不可收拾。

換季災難3/「過敏患者增3成」恐致慢性鼻竇炎 最纏人!開刀5次仍復發
時值換季,早晚溫差愈來愈大,鼻過敏就醫人數也節節上升,醫師表示至少增加3成,若過敏病況失控,加上感冒不斷、病毒連番攻擊,就可能演變為慢性鼻竇炎。林口長庚最新研究顯示,若慢性鼻竇炎合併有鼻息肉,手術預後較差且難以控制,甚至有患者歷經5次手術,鼻息肉仍不斷復發,建議採個人化醫療,或採取生物製劑治療,較能有效改善。鼻竇炎治療後症狀仍持續超過12周,就可定義為慢性鼻竇炎。林口長庚研究團隊結合兒童感染科邱政洵副院長、免疫及鼻科黃建嘉及吳佩雯醫師,合作探討青少年慢性鼻竇炎併鼻息肉之發炎免疫機轉,研究回溯性探討過去15年於林口長庚醫院進行鼻竇內視鏡手術的146位青少年病患,平均年齡15歲左右,因息肉復發而需再次手術的機率約為15%。就讀國二的張同學,從小就有鼻過敏問題,症狀時好時壞,上國中後不但鼻塞越來越嚴重,還合併有膿鼻涕、頭痛、聞不到味道及咳嗽等症狀,學習成效愈趨低落。經過多次就醫、檢查,林口長庚醫師診斷是慢性鼻竇炎合併鼻息肉。由於鼻息肉及鼻蓄膿已塞滿整個鼻腔與鼻竇,一年前接受鼻內視鏡導航微創手術,順利將鼻息肉及鼻竇內發炎病灶清除,但最近息肉又再次復發。青少年罹患慢性鼻竇炎恐導致注意力不集中,建議採取更積極的治療方式,除了手術之外也要搭配規律鼻腔沖洗與藥物。(示意圖/周志龍攝)吳佩雯指出,近年歐美學界將慢性鼻竇炎依生理機轉區分為第一型、第二型、第三型發炎反應,其中第二型輔助T細胞及其相關細胞激素主導的慢性鼻竇炎最難控制,病患大多會出現廣泛的鼻息肉而阻塞呼吸,也有不少病患合併有氣喘等下呼吸道疾病。目前慢性鼻竇炎合併鼻息肉的藥物治療,以類固醇鼻噴劑為主,再搭配鼻腔等張或高張食鹽水沖洗,吳佩雯表示。若治療效果不佳,則會考慮鼻竇內視鏡手術去除息肉或發炎黏膜。其中,第二型慢性鼻竇炎患者術後極高機率會面臨息肉再度復發,許多人甚至從青少年起反覆接受3-5次手術,直至成年,仍飽受鼻病之苦。「青少年慢性鼻竇炎患者更需要被理解及關懷,可能因注意力不足、缺課而阻礙學習,因此臨床上,可強化術前及術後的追蹤治療:積極控制過敏性鼻炎、適當時機手術介入、規律鼻腔沖洗及類固醇鼻噴劑使用。」吳佩雯解釋。林口長庚團隊的這項研究也已發表於2023年6月頂級耳鼻喉科國際期刊《鼻科學(Rhinology)》,「在確認為第二型發炎反應後,選擇適當的病患予以生物製劑治療,強化第二型發炎反應的控制,應是更佳的治療指引。」至於日常保養,吳佩雯建議慢性鼻竇炎患者多攝取水分幫助稀釋黏液,但避免含咖啡因或酒精飲料,也可在鼻根處敷溫熱毛巾或洗熱水澡,增加鼻腔濕度,緩解疼痛。睡覺時抬高頭部,也可幫助黏液排出,緩解鼻塞。

專家教你如何區分鼻竇炎、感冒、鼻過敏 及早診斷、精準治療
30多歲國標舞教練經常鼻塞、鼻涕濃稠,原以為是感冒,直到鼻塞嚴重到難以呼吸,且喪失嗅覺、聞不到瓦斯漏氣而身陷危險,就醫才得知是嚴重慢性鼻竇炎合併鼻息肉,而且息肉竟然跟拳頭一樣大!台彎鼻科醫學會秘書長戴志展指出,感冒、過敏性鼻炎、鼻竇炎的鼻塞、流鼻涕症狀相似,關鍵差異在於「感冒鼻涕無色黏稠、過敏性鼻炎鼻涕清澈水狀、鼻竇炎會出現黃綠色濃稠鼻涕」,提醒民眾若有上述情況,應盡速就醫檢查與治療。鼻竇炎是因為感染或體質等因素引起發炎反應,造成鼻腔及鼻竇黏膜發炎、鼻竇口阻塞。估計台灣約有15-20%、超過300萬人罹患慢性鼻竇炎,而慢性鼻竇炎合併鼻息肉是鼻竇炎類型中的「困難治療類型」。老是鼻塞流鼻涕 如何區分鼻竇炎、感冒、鼻過敏?如何及早發現慢性鼻竇炎合併鼻息肉的警訊呢?戴志展表示,鼻竇炎的臨床症狀多樣且缺乏特異性,大部分症狀跟感冒、過敏性鼻炎類似,很容易混淆,如果未能正確辨別及早診斷,治療預後將大受影響。不同於感冒無色黏稠鼻涕或過敏性鼻炎的清澈水狀鼻涕,典型的鼻竇炎會出現黃綠色濃稠鼻涕,且伴隨黃鼻涕倒流、咳嗽、或兩頰或前額脹痛等症狀。而且,一症狀持續般感冒大多會在1、2週就能痊癒,但鼻竇炎的黃膿鼻涕常常是超過2週以上,持續超過1個月為急性鼻竇炎,持續3個月以上則屬於「慢性鼻竇炎」。戴志展強調:「拖越久越難治療!」一般的急性鼻竇炎,若能及早正確診斷,多數經藥物治療都可改善;但若是超過3個月,鼻竇黏膜開始變化,細菌「築牆」保護自己,一般藥物不易穿透,需要用「尖端武器」,也就是內視鏡手術才可能清除乾淨。慢性鼻竇炎合併鼻息肉恐難治療 手術後半年復發率3成5! 台彎鼻科醫學會理事長葉德輝表示,鼻竇炎若未完全治好,導致鼻黏膜長期發炎,就可能長出息肉,即為慢性鼻竇炎合併鼻息肉。台灣慢病鼻竇炎合併鼻息肉盛行率約占20-33%。文獻指出,病友因鼻塞引起的睡眠障礙風險高2倍以上,90%患者出現嗅覺會味覺改變,且嗅覺喪失導致發生危險事件的風險增加3倍,嗅覺完全喪失者有較高的憂鬱、焦慮以及恐懼症風險,連帶工作生產力也受影響。另外,部分病友可能併發眼眶蜂窩組織炎、腦膜炎、腦膿瘍等嚴重併發症。臨床治療慢性鼻竇炎方針為「先內科再外科」,先以鼻噴或口服類固醇藥物治療,嚴重者再進行鼻竇內視鏡手術,目的是移除阻塞鼻竇之異生組織或鼻息肉,擴大鼻竇開口,提供鼻腔及鼻竇足夠的通氣與引流。然而,葉德輝分享一份追蹤長達10年的報告,針對健保資料庫中逾6萬名接受內視鏡鼻竇炎手術的患者進行分析,發現將近15%慢性鼻竇炎患者在6年內二度接受手術。原因包括術後追蹤不足、自我照護不佳與持續抽菸,也與第二型發炎反應為主的慢性鼻竇炎密切相關。國外研究顯示,8成慢性鼻竇炎合併鼻息肉病友屬於第二型發炎反應的體質,術後半年復發比率高達3成5。若合併氣喘者,再手術的風險相對高。第二型發炎反應體質 生物製劑減少反覆手術之苦 慢性鼻竇炎合併鼻息肉病友如何知道自己是否為第二型發炎反應體質呢?葉德輝指出,只要透過抽血或息肉切片化驗,符合三項指標中的一項,即屬於第二型發炎反應體質。組織嗜酸性球≧10/hpf血液嗜酸性球 ≧250/μLIgE總量≧100 IU/mL這群病友過去常受復發與手術之苦,但隨著醫藥進步,現今可考慮搭配自費生物製劑治療,精準鎖定引發第二型發炎反應的驅動因子,抑制其訊息傳遞,阻斷發炎反應,有助逾6成病友在半年內恢復嗅覺,改善逾5成鼻塞程度,減少復發、反覆手術及使用口服類固醇的機率逾7成,鼻息肉體積也縮小約4成,大幅提升整體生活品質。鼻病預後2關鍵:及早診斷、精準治療台彎鼻科醫學會指出,鼻子是人體執掌呼吸與嗅覺功能的重要器官,外觀小小一個,卻包括鼻腔與上頜竇、篩竇、額竇和蝶竇等4對鼻竇,加上連結的神經網絡錯綜複雜,同一症狀的背後疾病可大可小,若是讓身體長期處於慢性發炎,甚至可能造成鼻息肉的增生或是影響到下呼吸道(如胸腔、肺部)的健康。因此,有慢性鼻病的病友應提高警覺,盡快諮詢鼻科專科醫師,才能及早正確診斷與精準治療,保有較佳的預後。

鼻塞、嗅覺喪失!慢性鼻竇炎+鼻息肉困擾多 術後生物製劑助改善
慢性鼻竇炎相當常見,一般會以藥物治療改善症狀,但有部分病人症狀遲遲無法獲得改善,治療後鼻竇炎仍反覆發作,導致黏膜增生,產生病態性的黏膜組織,發展成所謂的「慢性鼻竇炎合併鼻息肉」。過去,這類病人只能反覆手術搭配類固醇治療,但台灣鼻科醫學會已有新的治療指引共識。義大醫院頭頸部腫瘤外科主任王誌群表示,病人若接受過鼻竇內視鏡手術後復發,且符合第二型發炎過敏體質、使用口服或鼻腔沖洗類固醇無效等情況,可考慮搭配生物製劑治療,有助降低復發、反覆手術的機率。慢性鼻竇炎合併鼻息肉 嗅覺異常困擾多鼻竇炎依發病時間可分為「急性鼻竇炎」和「慢性鼻竇炎」。慢性鼻竇炎的病人發病時間通常超過3個月,鼻黏膜長期處在發炎狀態甚至產生鼻息肉,受到的影響也更多、更長久。王誌群主任指出,台灣約有15-20%的慢性鼻竇炎患者,其病因通常是因鼻中膈彎曲、空污、吸菸、過敏性鼻炎、潛在遺傳性疾病、免疫異常等導致鼻竇炎反覆發作,而合併有氣喘共病、第二型發炎過敏體質者,則較容易有慢性鼻竇炎合併鼻息肉的狀況。慢性鼻竇炎合併鼻息肉的患者以成人較多,病患常有鼻塞、鼻涕倒流、臉部腫脹悶痛、嗅覺或味覺異常甚至喪失、頭痛、眼窩脹痛、聽力部分受影響及睡眠障礙等症狀。王誌群主任特別提到,約有6-7成的病人有嗅覺問題,成人患者常會抱怨吃東西沒有味道、聞不到香水味等,影響生活品質;嚴重嗅覺喪失甚至可能讓自己暴露在聞不到瓦斯味的危險事件風險之中。術後不斷復發好挫折 生物製劑輔助治療新利器慢性鼻竇炎合併鼻息肉的患者一般會先以類固醇鼻噴劑、抗組織胺等藥物治療,一旦治療無效或長期使用類固醇產生副作用,就會利用鼻竇內視鏡手術切除鼻竇、清除息肉,改善鼻竇通氣、引流等生理功能。不過,王誌群主任指出,通常難治型的慢性鼻竇炎合併鼻息肉多屬於第二型發炎反應,也和鼻息肉復發及氣喘共病有關。即使術後用類固醇治療有部分功效,但病人常因類固醇副作用及病症控制效果不彰,藥物服從性不高,很快又復發需再次手術,不只病人辛苦,身為開刀的醫師其實也蠻挫折的。對於這些病人來說,除了傳統藥物和手術之外通常需要更多的治療選項。生物製劑主要由蛋白質組成,可透過調控特定細胞激素(cytokine)來改善發炎。王誌群主任說明,台灣鼻科醫學會針對慢性鼻竇炎合併鼻息肉的成年患者提出治療共識,若做過鼻竇內視鏡手術又復發,影像檢查有雙側鼻息肉,且以下5項條件符合3項就建議使用生物製劑治療,包含:有第二型發炎反應的證據,包含組織嗜酸性球≧10/hpf,或血液嗜酸性球≧250/μL或IgE總量≧100 IU/mL使用全身性類固醇無效(一年≧2次療程,或長期(> 3個月)使用低劑量類固醇),或有全身性類固醇禁忌症顯著影響生活品質,如:SNOT-22鼻及鼻竇疾病生活評估量表≧40分嗅覺明顯喪失有氣喘共病生物製劑治療問世,有助術後更快地縮小鼻息肉體積,改善鼻腔阻塞、嗅覺喪失,還可減少大約7成的復發以及反覆手術的機率,讓鼻竇炎合併鼻息肉的患者在治療上不再有太大的挫折感。王誌群主任建議,病友應尋求專業協助,搭配影像學檢查、抽血檢測,並和醫師充分討論出最適合自己的治療方法,以獲得更好的治療機會。

氣喘需規律用藥控制 年輕女性因工作忙忘吃藥引呼吸衰竭
年齡剛過30,正值事業衝刺期的瑄瑄(化名),長期受久咳不癒、胸悶等現象所擾,尤其在清晨時,常因突然喘不過氣而驚醒,睡眠品質大受影響,就醫才發現自己有「氣喘」問題,需規律用藥控制病情。然而,瑄瑄因工作行程繁忙,只要症狀好轉至不影響生活,就常會忘記用藥。某日夜間她氣喘急性發作,因喘得相當厲害,緊急送醫時已出現呼吸衰竭,所幸在醫護人員及時插管治療後,成功救回一命。佳里奇美醫院內科部副部長暨胸腔內科主治醫師廖光明提醒,氣喘患者病情若無妥善控制,呼吸道會長期處於慢性發炎狀態,一旦接觸到過敏原,或碰上天氣轉變、呼吸道感染…等不可抗力因素,都有可能引發氣喘急性發作,甚至因此失去生命。十人中即一人 氣喘成最常見慢性病近年來,台灣氣喘盛行率不斷上升, 2018年出版之《台灣成人氣喘臨床照護指引》中提到,20歲以下兒童及青少年被診斷為氣喘的比例為15.7%;成年人也有10.57% 。而氣喘總人口中,更有約3-5%為死亡率較高之「嚴重氣喘」 ,廖光明醫師說:「嚴重氣喘患者,即便使用高劑量吸入型類固醇及支氣管擴張劑,病情也未必可獲控制,須再接受進一步治療。」嚴重氣喘非單一因素造成 生物製劑助對症下藥嚴重氣喘本身異質性(heterogeneity)高,雖同為嚴重氣喘,但患者病因與適合的治療方式皆不盡相同。除了一般氣喘患者因未遵從醫囑用藥,導致呼吸道產生重塑(airway remodeling)、纖維化,進而惡化成嚴重氣喘之外;另有一類患者是因血液中嗜伊酸性白血球(eosinophil)過多所致。嗜伊酸性白血球與過敏發炎反應相關,當人體肺部表皮細胞受到刺激,產生第二型發炎反應 ,便會活化嗜伊酸性白血球、使其增生,引發氣喘急性發作。廖光明醫師指出,過去這類患者除吸入型類固醇及支氣管擴張劑之外,常需同時搭配使用劑量較高之口服類固醇,長期下來,可能導致水牛肩、月亮臉等副作用。所幸醫學發展持續進步,生物製劑的出現,讓臨床上治療氣喘的武器選擇更加多元,也可協助患者減少口服類固醇的用量。廖光明醫師表示,「若能確實找出適合的患者來接受生物製劑治療,通常只要每個月打一次針,症狀都能大獲改善」。氣喘、感冒分不清 出現「這兩點」儘速就醫檢查根據統計,台灣嚴重氣喘患者約有1800多名,目前正在接受治療的卻僅有約1300人 。廖光明醫師提醒,由於氣喘症狀如咳嗽、哮喘及胸悶,對民眾來說易與感冒混淆,若觀察到症狀久而不癒,或在夜間及清晨時感到特別喘,都建議至醫院安排進一步檢查,透過系統性的逐步分析,包含病史確認、理學檢查與共病評估等,及時找出確切病因及過敏原。廖光明醫師強調:「面對氣喘,只有盡早診斷與治療,才能幫助患者回復正常生活狀態。」PM-TW-MPL-PRSR-220001 Date of preparation: Nov 2022
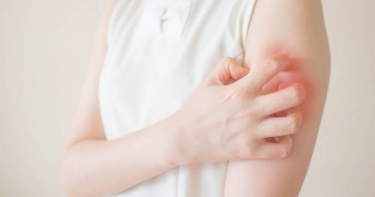
35歲女「包緊緊」疑似被家暴 竟是異位性皮膚炎釀禍所致
35歲的王小姐在婚後異位性皮膚炎開始發作,患部大多在臉上及手部區域,除搔癢難耐影響睡眠品質外,還需要忍受他人異樣的眼光及過度關切,外出上班或活動都需要靠濃妝遮住,即便大熱天,也是從頭到腳包得密不透風,也因此常被同事詢問是否遭受家暴,生活不堪其擾。異位性皮膚炎是台灣常見的皮膚疾病,根據統計全台有超過200萬名患者,除發作時患部搔癢難耐外,反覆發作的特性,加上影響到外表、社交與人際關係,更讓許多患者頭疼不已,雙和醫院於8日舉行「異膚新曙光」衛教講座,特別邀請雙和醫院皮膚科主任鄒嘉倫醫師釐清三大「異膚迷思」,期望幫助更多病友或照顧者了解、認識與戰勝異位性皮膚炎。迷思一:異位性皮膚炎無法根治,反正會一直復發,乾脆不要理他。鄒嘉倫醫師表示,千萬別因為異位性皮膚炎無法根治就放棄治療,異位性皮膚炎是一種多基因遺傳的慢性發炎疾病,主要是由先天性免疫調節異常及表皮內在調控失調所引起,目前並無法根治,但若能以正確的心態及照護方式,加上規律就醫與用藥,是能夠有效控制病情,病友或照顧者們別灰心。鄒嘉倫醫師建議,在病情穩定期時,可多注意皮膚保濕,同時也要避免生活中的刺激物與過敏原,而發作時,可先考慮口服藥物或是外用的類固醇、抗生素、抗黴菌劑及抗組織胺等止癢藥膏,若病灶侵犯面積甚廣、皮膚發炎嚴重時,可考慮加上照光治療,或是傳統的口服免疫調節劑,以及較新的生物製劑或小分子抑制劑。迷思二:只要不癢就可以停止用藥吧?鄒嘉倫醫師指出,在病情趨於穩定時,在患部上給予間歇性治療是控制病情的關鍵,像是塗抹局部鈣調磷酸酶抑制劑或外用PDE-4抑制劑等,頻率至少每周兩次,且維持一至三個月,因為有些病灶發炎會在表皮底下,從外觀看不出來,曾有患者覺得已經發炎狀況已經好轉就停止用藥,幾天後復發反而更嚴重,長久下來因無法有效控制病情,對治療也就心灰意冷。迷思三:新藥能一勞永逸嗎?有副作用嗎?藥物的詢問也是診間常遇到的狀況,特別是新藥的部分,鄒嘉倫醫師指出,隨著醫療技術日新月異,許多針對異位性皮膚炎的新藥陸續問世,像是已納入健保給付的生物製劑,或近期推出的小分子抑制劑,這兩種藥物都是從發炎機轉上進行抑制的藥物,但還是得秉持基本照護原則,加強保濕、避免過敏原及刺激物,治標也治本。其中,生物製劑可以準確地抑制會引發第二型發炎反應的核心發炎因子介白素IL-4、介白素IL-13,改善皮膚搔癢及發炎症狀,且回復健康肌膚,相較於傳統口服免疫抑制劑,生物製劑的療效佳、安全性高、副作用低,且不用定期抽血監測肝腎功能,目前健保給付對象為12歲以上的中重度異位性皮膚炎患者,需嚴重發作並經照光治療及兩種傳統口服免疫調節劑治療,仍無效之患者才有機會申請。另一種則是新一代小分子抑制劑(JAK-inhibitor),該口服藥亦能有效治療中重度異位性皮膚炎,快速止癢及抑制皮膚發炎,但在用藥前與治療期間須做風險評估及定期血液監測,目前為自費項目。而除新藥外,用藥疑慮與副作用也是病友們常關心的事情,像是擔心長期服用類固醇、或免役抑制劑可能會影響孩童發育,或是塗抹過多類固醇藥膏會讓皮膚變薄、萎縮等副作用,鄒嘉倫醫師指出,依每個人狀況不同,療程也有所不同,除規律用藥外,建議患者可多與醫師諮詢及討論,若有不適狀況發生,應立即停止用藥。