血管夾
」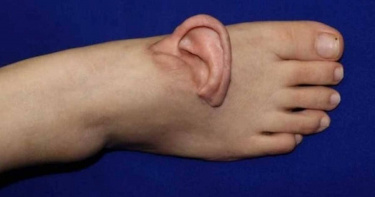
女工左耳遭機器扯斷 腳背上「寄養」5個月後奇蹟救回來
大陸山東一名孫姓女子(化姓)今年4月在工廠工作時遭遇嚴重工安意外,高速運轉的機械突然將她的頭皮、臉部及頸部皮膚大面積撕扯,左耳更被完全扯離,掉落在機械旁。孫女被送醫急救,醫療團隊進行罕見且高難度的「耳朵寄養腳背」重建手術,讓離斷耳朵在她腳背上存活5個月後,最終順利把左耳移植回頭部,被視為孫女奇蹟重生。根據陸媒《齊魯晚報》報導,這起工安意外事件發生於今年4月,孫女如常在工廠上班,怎料,機器突然故障,強大扭力瞬間將她的頭皮以螺旋狀撕開,甚至露出顱骨,嚇得其他同事趕緊叫救護車。當急救人員趕抵時看到孫女的左耳已完全脫離身體,場面怵目驚心,也立即將孫女送往山東省立醫院;據了解,孫女受傷後左耳斷離時間過長,頭部傷口汙染嚴重,不具備原位再植的條件,但放棄治療的話,孫女恐面臨終身左耳缺失的遺憾。醫療團隊經仔細討論後,大膽提出前所未見的做法,將耳朵先「寄養」在孫女的腳背上,讓耳朵先在下肢建立血液循環,待頭部修復完成後再移植回去。手術歷時10個小時,醫師透過高倍顯微鏡,用比頭髮絲更細的線,將耳朵血管與腳背動靜脈逐一吻合。當血管夾鬆開、耳朵逐漸變紅時,手術室全體人員鬆了口氣,孫女的耳朵成功在腳背「寄養」。但術後第5天,「寄養耳」突然變成暗紫色,出現靜脈危象。團隊隨即展開24小時不間斷的「放血療法」,每15分鐘替耳朵排出淤血,最終成功化解危機,使耳朵恢復紅潤。接下來長達5個月,孫女小心翼翼地帶著腳背上的耳朵生活,穿寬鬆的鞋子、走路放慢、每天觀察傷口變化;接下來只要等到頭部移植的皮膚逐漸穩定,腳背上的耳朵也逐步成形、顏色自然,就有機會動手術「復原」。直到今年10月,孫女二期手術正式展開,除了把耳朵從腳背分離,更要在頭部原耳的位置中,從嚴重疤痕與組織沾黏中找出可吻合的血管與神經;醫師透過顯微鏡下放大40倍,逐層剝離、重新接合動靜脈與神經,再將耳朵與皮瓣完整移植回頭部。這起被稱為奇蹟的醫療案例曝光後,也讓不少網友稱讚醫療團隊的想法和實力,讓孫女能「重生」。
肩頸按摩「喀喀響」才有效? 醫示警「當下沒事≠安全」:恐數天內中風
長時間低頭滑手機、盯著電腦螢幕,可能會讓肩頸「緊到像石頭」,不少人便會去按摩放鬆。不過,胸腔暨重症醫學科醫師黃軒指出,短暫的爽感恐怕潛藏致命風險,有些人更曾在按摩後數小時至數天內中風,「今天只是脖子痠,明天可能就送進急診!」黃軒近日在臉書粉專「黃軒醫師 Dr. Ooi Hean」撰文道,在臨床與研究文獻中,「頸部按摩」與「脊椎推拿手法(尤其是頸椎旋轉手法)」都被列為動脈夾層的潛在高風險因素;系統性回顧指出,「頸椎旋轉手法」與椎動脈夾層有關聯,部分病例在治療後數小時至數天內出現缺血性中風。黃軒說到,一項觀察性研究發現,在顱頸動脈夾層患者中,約40%曾有明顯外力誘因,包括按摩、頸部扭動、打噴嚏、咳嗽等,其中「頸部按摩或手法治療」更是最常見的外力因素之一,更有多篇病例報告記錄患者在「脖子按摩後數小時至數天」出現急性腦中風,經檢查證實是動脈夾層造成的。黃軒也示警,動脈夾層是年輕人腦中風的主要原因,比例佔8至25%,也就是說對於年輕、平時沒三高病史的人來說,如果中風,很可能就是「血管夾層」惹禍。黃軒表示, 脖子按摩後的腦中風並非「瞬間事故」,而是「延遲爆雷」,前期只是內膜撕裂,可能無症狀或僅頸痛,中期血栓已經生成,會出現短暫神經症狀,等到後期血管完全堵塞,恐怕會引發急性腦中風。黃軒提到,研究發現部分患者初期只有頸痛或頭痛,中風可延遲24小時至5 天才出現,「這也是為什麼很多案例報導裡,患者『按摩後當下沒事,隔天突然倒下』。所以不要以為按摩後『當下沒事』就安全,真正危險可能潛伏在接下來的幾天。」對此,黃軒也點出「手法治療」危險的3個原因,包括快速轉動或強行扭動脖子,容易拉扯椎動脈,增加動脈夾層與腦中風風險;大力按壓可能造成血管壁應力集中,撕裂內膜;有結締組織疾病、高血壓或血管壁較薄弱的人更容易出事。黃軒提醒,頸部雖然容易痠痛,但它同時也是「玻璃零件」,想放鬆務必要避開危險手法,只要輕柔拉伸與放鬆肌群就足夠,不要迷信「喀喀響才有效」,那種聲音通常只是氣泡破裂,不代表治療成功;如果按摩或推拿後,出現單側手腳無力或麻木、頭暈、語言不清、視力模糊,可能是動脈夾層的警訊,應立刻前往急診,爭取黃金治療時間。

一吃就吐、體重不斷下降! 檢查竟是罕見「十二指腸阻塞」
9歲的小明1年多前開始無法正常進食,常常吃一點就覺得飽,甚至吃東西就會馬上有噁吐感,最近3個月症狀加劇,吃東西吐不停且體重驟降,從21公斤掉到18.5公斤!國泰綜合醫院小兒科主任級醫師林隆煌安排患者住院檢查,研判為十二指腸腸阻塞,罹患「上腸繫膜動脈症候群」,並指出此病若不進行治療,嚴重可能會致殘。十二指腸被夾住 又痛又噁心林隆煌表示,上腸繫膜動脈症候群(superior mesenteric artery syndrome)是罕見的上消化道阻塞疾病。當上腸繫膜動脈(SMA)壓迫腹主動脈(AA),會導致十二指腸內容物不能順利排入空腸,無法獲得適當的營養,導致體重減輕和營養不良。病因與後腹腔脂肪或結締組織流失有關,例如癌症、嚴重外傷、營養吸收不良症,或厭食症等,人變得太瘦、脂肪消失,使得腸子被血管夾住;在受傷或脊柱手術後被放置在身體石膏中的患者也會出現SMA綜合症,又稱為石膏症候群;另外也有解剖位置異常,使得十二指腸懸吊太高或上腸繫膜動脈起源處過低,都增加十二指腸被夾住的機率。▲上腸繫膜動脈症候群是罕見的上消化道阻塞疾病。(國泰綜合醫院提供)壓迫引起的疼痛會使人虛弱,引起「食物恐懼症」並加重病情。當十二指腸受壓會讓人噁心、嘔吐,當體重持續下降時,導致SMA和AA之間的角度減小,從而加重壓迫和阻塞。主動脈與上腸繫膜動脈的正常夾角約為38-56度,小明的夾角卻只有26.4度,壓迫到十二指腸,造成十二指腸阻塞及急性胃擴張。常見症狀包括噁心、嘔吐、腹痛、消化不良和早飽,儘管吃下的食物或飲料很少,但由於胃沒有排空,患者仍會感到飽,胃裡充滿了數小時前攝入的液體或食物,當胃排空延遲時會發生便秘,未消化的食物可能會嘔吐,當阻塞變得嚴重時可能會變成膽汁。攝入食物或飲料後腹痛可能會很嚴重,因為SMA的搏動變得更強並撞擊十二指腸。臨床症狀因人而異,有時症狀輕微,隨著時間推移會慢慢加重,如果不進行治療,某些人的症狀可能會嚴重致殘。噁心嘔吐腹痛消化不良早飽便秘致殘早期保守療法 嚴重需動手術林隆煌解說,治療方案包括藥物和手術干預,初期可以通過胃減壓、電解質校正和營養支持等保守療法進行管理。患有飲食失調症的人需要進行精神病學評估,當不能經口餵養時,可以通過放置在梗阻遠端的鼻空腸管進行腸內餵養,首先嘗試使用補充性高熱量液體進行頻繁的少量餵養,然後進行姿勢療法。接下來,從鼻子插入一根管子到空腸(鼻空腸管),特殊配方用於通過泵輸送16至20小時的餵養,提供患者所需的足夠卡路里和液體,這圍繞著通過鼻胃管以幫助實現胃和十二指腸減壓,通過靜脈輸液復甦,以及監測和更換血清電解質,經由全胃腸外營養以提供足夠的營養實現體重增加。而促運動劑有益於提升體重,對於病程較短的患者,保守治療最能解決上腸繫膜動脈症候群的症狀和體重,對於具有急性表現的兒科患者能受益於單獨的保守治療,體重增加的目標是恢復腸系膜脂肪墊和扭轉角度損失並減少AA和SMA之間的距離。如果保守措施在6至8週內無效並且症狀惡化,特別是患者有劇烈疼痛且無法耐受胃腸道餵養,則需要進行手術。目前最常用的是腹腔鏡十二指腸空腸吻合術,讓十二指腸的有效減壓,具有恢復快、腸蠕動功能改善和患者健康、小腸粘連和術後切口疝發生率降低、失血量最少、術後疼痛減輕以及最終美容效果好的優點。醫師最後提醒,上腸繫膜動脈症候群是腸梗阻的一種罕見原因,延誤診斷會影響患者的身心健康。早期診斷時可以對患者進行保守治療,但如果診斷延遲或藥物治療失敗,則需要手術干預。
7天縮短成4小時 創新數位技術裝假牙1天搞定
過去裝假牙必須先印模再製作,中間至少需等待7至14天才能完成,過程耗時,病患使用臨時假牙在咀嚼上也有脫落的風險。金屬中心研發「即時贋復解決方案」,透過口掃與數位科技,能將療程縮短在1天內完成,大幅改善傳統假牙製作流程與效率,榮獲2020年度iF設計大獎。金屬中心研發成果獎聲不斷,繼日前以「金屬扣件產業製造智慧化技術」、「仿生智能AGV艦隊系統」揚名2020年美國愛迪生獎,近期「即時贋復解決方案」與「可降解鎂合金血管夾」分別榮獲德國iF設計獎及德國紅點設計獎。其中,金屬中心以「即時贋復解決方案」於2020年度的iF設計大獎56個國家,計7,298件設計作品參賽中脫穎而出,奪下產品設計獎,展現創新研發的軟實力。「即時贋復解決方案」藉由全面性整合口掃系統及穿戴式眼鏡、雷雕系統、矽酸鋰玻璃陶瓷,以同樣療程為例,傳統假牙製程需要7天以上,但此套系統將可縮短為4-5小時,在診所端1天內就能完成加工及讓病患進行補綴。病患早上進入診間,下午就能裝好假牙,很快就可以正常飲食,病患無須經過漫長等待和使用臨時假牙的不便,大大提升贋復治療效率。另一個榮獲德國紅點設計獎的「可降解鎂合金血管夾」,從合金設計、加工技術與表面處理著手,是全球第一款具人體吸收性,於體內可降解鎂合金的止血夾。「可降解鎂合金血管夾」使用生物可降解之醫材,術後不需再次手術取出,透過材料逐步降解,減少組織二次傷害;改善傳統不鏽鋼或鈦合金止血夾,於病患體內存有金屬物品,以干擾核磁照影等檢查,降低病患術後追蹤疑慮;不僅操作簡易、快速、更有利於醫師臨床使用。金屬中心執行長林秋豐表示,將科技技術融合美學設計,強化人因工程的介面整合,突破技術上的限制瓶頸,金屬中心將持續研發符合民生或產業需求的產品設計,並以國內自主的創新技術,開創研發成果運用的全新風貌。

首例小腸移植成功 北榮創器官移植紀錄
臺北榮總器官移植團隊成功完成建院六十年來首例小腸移植,創下全國唯一醫學中心所有器官移植,包括心、肺、肝、腎、胰及小腸皆完備的嶄新紀錄。移植團隊兒童外科蔡昕霖醫師表示,小腸移植是所有器官移植中最為複雜且艱鉅的治療,每年全世界執行的個案數目總合約為100例,遠低於其他器官,主因在於受贈者嚴格的篩選條件(短腸症患者必須能夠長期存活,並且通過移植評估,沒有任何惡性腫瘤),以及醫療團隊執行的能力與規模(具有照顧腸道衰竭患者的能力,包括居家全靜脈營養照護團隊;還有移植團隊,術後照顧團隊,內視鏡專科醫師與病理科醫師等等)。今(108)年8月所進行的小腸移植手術,就是由移植外科龍藉泉主任率領團隊經過多次推演擬定計畫,由兒童外科劉君恕主任、蔡昕霖醫師及鍾孟軒醫師負責執行。期間麻醉團隊與移植團隊合作無間,讓長達9個多小時的移植手術穩定而平順地完成。術後由重症醫學部重症外科王鑑瀛主任與多專科團隊悉心照護,內視鏡中心王彥博醫師與李沛璋醫師負責定期的內視鏡檢查與腸道切片,病檢部外科病理科李芬瑤主任迅速判讀病理組織,以期預防術後常見而且往往來勢洶洶的急性排斥,也讓進食節奏與免疫抑制藥物劑量調整有所依據。今日適逢器官捐贈感恩會,醫療團隊回憶起手術當時,在血管夾放開的那一剎那,溫暖的血流觸發了腸道綿延不絕的蠕動,植入的小腸發出充滿活力的腸音,盡責地吸收水分與營養,病人與整個醫護團隊除了充滿信心與感動之外,也充分體現捐贈者無私大愛讓生命永續茁壯的真諦。