
醫籲公費腸癌篩檢下修到45歲 台中彰3縣市擬帶頭試辦
【健康醫療網/記者鄭宜芬報導】美國研究發現,年輕人罹患大腸癌的比例顯著上升。面對大腸癌年輕化趨勢,我國公費篩檢目前只涵蓋50歲以上族群。台灣消化系醫學會秘書長邱瀚模呼籲下修公費篩檢年齡至45歲,台北、台中、彰化3縣市率先響應,最快後年實施青壯年腸癌篩檢。衛生福利部國民健康署也表態支持,若爭取到預算,最快有望後年下修篩檢門檻。年輕大腸癌發生率高 根據衛福部統計,大腸癌已連續15年成為台灣新增癌症病例的第一名,並且在癌症死亡人數中排名第3。國際癌症研究機構的數據顯示,2020年,台灣的大腸癌發生率高達40.5%,在全球排名第6、亞洲排名第1。大腸癌和社會發展習習相關,值得注意的是,大腸癌年輕化正撲向青壯年族群,而且男性發生率較女性高1.5倍。腸癌潛伏於青壯年,一旦罹癌不只可能奪走生命,家庭也可能因為失去經濟支柱而變得脆弱。腸癌篩檢可減少29%晚期大腸癌發生率,降低35%死亡率。目前我國公費腸癌篩檢是由政府補助,進行每2年1次定量免疫法糞便潛血檢查,然而補助對象只涵蓋50~74歲族群,卻沒納入45~49歲這群社會及家庭重要經濟梁柱,而且男性篩檢人數甚至少於女性。醫質疑「公費篩檢一定漏掉了什麼」為促使台灣扭轉這項「不名譽的第1名」,邱瀚模提出調整公費腸癌篩檢的年齡門檻,從補助50~74歲民眾,下修至45歲即可被納入補助。他表示,台灣全面執行公費腸癌篩檢10多年是有成果的,理論上也應該要做得很好,但在數據上不是如此。年齡愈高的民眾因被納入公費篩檢族群,發生率逐年緩降,然而未被涵蓋的「40~44歲」和「45~49歲」青壯年族群發生率雙倍成長,甚至已被納入的「50~54歲」中壯年族群,發生率也未減反升。「台灣一定漏掉了什麼,才讓年輕大腸癌(發生率)這麼高,」邱瀚模推測可能原因包括:公費腸癌篩檢不夠普及、多數人只篩1次、年輕族群未被納入公費篩檢範圍等。美國許多癌症相關團體,已下修公費腸癌篩檢的起始年齡至45歲,甚至提出「45 is the new 50」的篩檢概念,澳洲也是。邱瀚模強調,台灣40~49歲青壯年罹患大腸癌的高發生率排名全球前幾名,這群人因沒有篩檢,發現症狀時經常為時已晚、死亡率高。呼籲政府下修公費腸癌篩檢的年齡,不應再等待和觀望其他國家做法,應走台灣該走的路。公費篩檢下修年齡 國健署:要試算成本效益根據健保署的最新資料,2022年花在大腸癌的醫療費用約160億元、藥費約56億元。細究各期別可發現,第四期的醫療費用和藥費,分別是第一期的5倍和11倍。換言之,愈早期發現及治療,有助節省健保費用。立委吳玉琴認為,下修公費腸癌篩檢的年齡至45歲是一項好的健康投資,有助大腸癌早期確診,而且所需的預算應不多,建議國健署應在癌症年度計畫向主計總處爭取相關預算,也請國健署在3個月內提出相關分析報告。國健署副署長魏璽倫表示,根據歐美目前的公費腸癌篩檢資料,在年齡部分並未下修。不過國健署持開放性立場,承諾最晚11月初會有下修年齡的成本效益試算版本,尚需要更多的國內資料、國際證據及專家意見。為此,台大流行病學與預防醫學研究所教授陳秀熙提出台灣本土的真實數據。2001年他在台南和基隆社區進行50萬名中壯年族群(40~49歲)的腸癌篩檢分析,僅約5萬人有進行腸癌篩檢,44.5萬人則沒有做。這項研究持續追蹤至2019年,發現前者大腸癌發生率為每年每10萬人有45人罹病,後者則為58。結果顯示,50歲前開始接受篩檢,發生大腸癌風險減少22%。陳秀熙同時提出「精準篩檢」概念,透過AI計算出糞便潛血濃度愈高者,發生晚期大腸癌和大腸癌死亡率也愈高,因此篩檢的間隔應予以調整,不一定每人每2年做一次,風險較低者可拉長至每6年篩檢一次,風險較高者則應每半年一次就做篩檢。跑在中央之前 北中彰擬籌預算響應台北市、台中市、及彰化縣3縣市的衛生局長,同意以試辦計畫模式響應「45 is the new 50」的公費腸癌篩檢。台北市衛生局長陳彥元說,以台北市的篩檢率試算,若要執行45歲以上的公費腸癌篩檢,約需花3千萬元。由於今年和明年已有既定計畫要執行,不過2025年有機會透過整合式篩檢活動,設法籌錢試辦。彰化縣衛生局長葉彥伯建議,現行的腸癌篩檢流程要創新,例如讓民眾網路預約,由現有的公衛醫療體系把採便管郵寄到府,民眾採便後則放置於社區藥局或超商,由專人回收送驗。如此一來,採便更方便,也有機會更快收到報告。
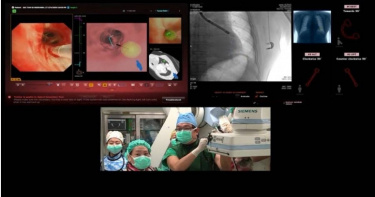
擊敗癌王2/突破「低劑量電腦斷層」盲點 只要10分鐘!無創導航手術即知腫瘤良惡
根據國際癌症研究機構 GLOBOCAN 最新統計,2020 年全球估計有 1930 萬新發癌症病例,並有 990 萬人死於癌症,推估其中有 49.3% 的病例和 58.3% 的死亡人數來自亞洲。與其他地區相比,只有亞洲 (58.3%) 和非洲 (7.2%) 的癌症死亡比例高於新發病比例 (分別為 49.3% 和 5.7%),原因來自於好發癌症類型分佈不同,以 2020 年為例,肺癌是亞洲癌症第一大死因,佔 18%;其次為大腸癌,佔 9.4%。根據衛福部109年國人十大癌症死亡排行顯示,肺癌再度蟬聯台灣癌症致死率之冠,肺癌佔癌症死亡人數近20%,每年奪去9000多條寶貴生命,患者人數更在10年內激增1.5倍。低劑量電腦斷層是近年來早期篩檢肺癌的利器,但由於肺結節具有高偽陽性、且部分位置難以偵測,因此能有其侷限。(圖/翻攝自永越健康管理中心臉書)近年來,多位名人透過低劑量電腦斷層(LDCT)發現肺腺癌而引起關注,馬偕醫院胸腔內科主治醫師余秉宗表示,LDCT雖然更容易發現小於1公分的早期肺癌,但是高偽陽性的肺結節,使病人長期追蹤檢查時造成輻射暴露、侵入性確診檢查時也會提高併發氣胸的風險。馬偕醫院外科部副部長、胸腔外科資深主治醫師黃文傑表示,一名45歲的男性上班族在公司健檢中,透過低劑量電腦斷層發現肺部有一處1.5公分的毛玻璃狀結節,患者本身無家族史、也沒有不良生活習慣,因此相當驚訝。黃文傑說,若民眾檢查後腫瘤已達4至5公分以上,或腫瘤位置就在氣管上,可直接使用傳統方式手術;但由於2公分以下的肺結節較難透過影像判斷良性或惡性,而侵入性確診檢查的風險也高,考量男患者結節僅有1.5公分,因此決定以相對風險較低的肺結節無創導航手術進一步確診。黃文傑表示,導航系統先以病人之氣管與肺部血管電腦斷層合成出模擬即時影像,並規劃出一條閃避肺臟血管的路徑。接著於支氣管上打出0.1公分的洞口,再以0.2公分的氣球擴張後開始「探鑽」,以近乎無創方式抵達沒有支氣管經過的肺結節位置。隨著空氣污染愈來愈嚴重,也讓更多沒有吸菸習慣的民眾深陷肺癌風險之中。(圖/報系資料庫)從肺結節取出檢體後,立即送交病理科進行細胞診斷,約莫10分鐘後即確診為肺腺癌第一期,於是馬上安排患者進行單孔胸腔鏡手術切除癌腫瘤,手術全程約1.5小時,術後住院觀察三日後出院,目前追蹤狀況良好。台東馬偕醫院胸腔內科資深主治醫師施慧瑄表示,依據文獻,若肺結節位於沒有氣管通過的位置,由於難以判讀,原診斷率僅有3成,透過肺結節無創導航手術後可達超過8成的診斷率,而且確診為癌症後,即可馬上由胸腔外科醫師接手進行胸腔鏡手術切除;若為炎症則可後續觀察,減少病人不必要的手術風險,完成精準定位及病灶切片。

疫情導致癌症病例被積壓 未來10年恐有數千人病逝
感染新冠肺炎可能飽受長期後遺症困擾,國外相關研究顯示,無論患者染疫時是否出現症狀,超過1/3的確診者做家事或是爬樓梯都有困難,身體健康狀況甚至比癌症患者還要糟糕,據英國公共政策研究所(IPPR)研究顯示,至少1萬9500名癌症患者因為新冠疫情的關係,而推遲就醫與治療癌症,未來10年內「恐怕會有數千人因癌症病逝」。 英國被轉診或接受檢查的病人數量都下滑不少。(示意圖/Pixabay)根據《英國廣播公司》(BBC)、《每日郵報》等英媒引述IPPR的研究指出,從國民保健署(NHS)取得的數據顯示,疫情期間,癌症患者進行內視鏡檢查數量下降了37%,磁振造影(MRI)和電腦斷層(CT)掃描也分別少了25%和10%,專家估計,被轉診到專科的癌症疑似病例相較前一年少了15%,這意味著約37萬人因為疫情錯失了治療或診斷的黃金時間。另外的數據也顯示,有極大機率治愈的癌症患者,數量已自過去的41%跌到疫情爆發前的44%。報導引述了健康諮詢公司CF的回應表示,這些冰冷的數據背後代表的是成千上萬的性命,對這些癌症患者來說,接受治療已經來不及了。IPPR和CF指出,處理這些大量被積壓的癌症病例可能需要10多年的時間,報導指出,若NHS能將治療癌症的醫療資源提升到高出新冠大流行前的5%,那這些病例則需等到2033年才能處理完畢,若NHS將資源增加到15%,相關病例在明年就能完成。報導還引述了IPPR成員帕特(ParthPatel)的回應表示,「疫情嚴重擾亂了英國的癌症醫療服務,也毀掉了我們多年來在提升癌症存活率方面所取得的進展。我們清楚,每一次的延誤,都會為患者的生存機會帶來風險」,不過以NHS目前的資源和人力來看,要將癌症積壓病例清零的機率是不可能的任務,唯有盼望下屆英國政府能給予更多的醫療協助。
英國三分之一癌症患者 因新冠肺炎中斷療程而惡化
因為新冠肺炎疫情的爆發,在英國有三分之一的病患,因此而中斷了癌症的療程。甚至有病患因為肺炎疫情取消了掃描、測試、手術、化療或是放射療法,對病情有著嚴重的影響。根據英國媒體《每日郵報》報導指出,他們追蹤1900名癌症患者在新冠肺炎流行期間的醫療狀況,有三分之一的人說他們的療程有被新冠肺炎疫情影響到,而有42%的人表示他們關鍵時間點的測試檢驗因為疫情而取消,甚至被醫院遺忘有登記療程。而從今年3月起,不少英國醫院取消了癌症的治療,他們將重心放在新冠肺炎的患者治療上。有一名罹患四期肺癌與乳腺癌的73歲婦女,甚至表示她與她所屬醫生的門診已經延後了兩次。而英國國民保健署也曾統計,今年5月,英格蘭的醫生進行了約106535例緊急癌症病例的轉診,但在2019年5月確有200599例緊急癌症病例的轉診,現在幾乎只有去年的一半。而且現在有5萬5500多人在醫院等待癌症的相關檢查,同時有超過200萬人等待乳房、大腸與子宮頸的檢查。英國癌症研究中心首席執行官米歇爾(Michelle Mitchell)曾表示,在新冠肺炎大流行之後,NHS已經開始恢復癌症的治療,越來越多人被送往醫院檢查。但由於過去累積了許多等待測試與需要治療的患者,所以可能需要一點時間來處理。