關床
」 護理師 醫院 護理人員 急診 衛福部
健保經費新制上路在即 社福補助排除計算、強化政府實質負擔責任
全民健保規定政府每年度應負擔健保總經費的36%,但多年來因計入原住民、中低收、身心障礙者等社福保費補助,導致健保收入「帳面達標、實質不足」。為讓健保財源更穩固,衛福部上月底修正施行細則,將社福項目排除在36%之外。8日預告期滿,近期將公告,上路日回溯至今年元旦。衛福部表示,今年健保因而短少的134億,將由政院撥補進入健保基金,明年政院預計還會再挹注138.9億。社保司代理司長陳真慧指出,全民健保由政府、雇主、被保險人共同負擔,《健保法》明定政府每年度負擔總經費,不得少於每年度保險經費扣除法定收入後金額的36%。根據現行施行細則,總經費的計算,除依《健保法》第27條補助的低收入戶保費外,還有依「其他法律」補助的保費,包括原住民、65歲以上離島居民、中重度身心障礙者保費等,以及受僱者育嬰留職停薪期間原由雇主負擔的保費。陳真慧說,社福項目計入政府負擔,會導致健保收入減少,以今年為例,就少了134億。外界曾倡議的65歲以上老人保費補助,也屬於社福項目,假設補500億,在現行計算方式下,健保就會少了500億。為讓健保基金財源更穩固,社保司提出修正草案,不再將「其他法律」、「嬰留職停薪期間」的補助計入政府負擔的36%,近期將公告,上路日回溯至今年元旦。台灣醫務管理學會理事長洪子仁表示,這是回歸制度初衷、強化政府財務責任的重要改革,醫界高度肯定。過去政府所謂「負擔36%」的計算,因納入社會救助、弱勢補助等福利性預算,使健保實際可運用經費被壓縮,形同「帳面達標、實質不足」。 洪子仁說,醫療體系長期受限於健保點值不足、支出成長受壓問題,導致醫院赤字,結果基層醫護出走,造成關床、急診壅塞,受害的還是民眾。政府要明確負起應有分攤,不僅不該健保出的,不該讓健保負擔,也要進一步改善財務結構,讓醫界、民眾看到政府對健保永續的承諾。

解急診護理人力荒 台大院長籲開放外籍護佐
「目前人多壅塞,急診需等待2~3小時。」今年初發生的急診壅塞,現在已成為普遍現象,根本原因仍在於護理人員不足,醫院只得關床因應。台大醫院院長余忠仁直言「民眾希望醫院開床,又希望有護理師照顧病人,但是人就不來怎麼辦?」呼籲政府,開放引進外籍護理人力來台擔任護佐。走進台大急診室,走廊兩邊排滿等待病床的病患。不只台大,許多民眾都曾在各大醫院急診室裡,看過告示寫著「急診過載!請耐心等候,勿催促。」「急診壅塞就是台大傳統!」余忠仁不諱言,十多年來台大急診就是如此,然而不同的是,過去只有台大和少數醫院會因為沒有床位導致「塞車」,如今醫療壅塞,已變成台灣普遍現象,根本原因就在於護理人力不足,導致醫院有床卻開不出來。余忠仁表示,少子化讓職場各個職類人力都變少,加上現在父母都不捨孩子在醫院辛苦,護理人員進入職場的又更少。他認為,當台灣面臨老化,慢性病與複雜性病患增多,照護人力需求增加時,就需要政策導引,包括考量是否引進外來人力。余忠仁表示,國外容許聘請外國護理人員,並提供優渥的待遇,台灣許多護理師就會到美國,為什麼我們不能這麼做?建議政府開放引進具有護理專業的外籍人力來擔任護佐,並以東南亞人力優先,分擔國內護理工作壓力。中華民國護理師公會全聯會理事長陳麗琴表示,目前已有本國籍護佐協助住院整合照護計畫,工作內容為協助病患餵飯、換衣服等非護理專業工作,已大幅減輕護理師工作負擔,讓護理師不用每天累得跟狗一樣。不過陳麗琴表示,國內高達30萬名護理師領有執照,但實際執業的只有19萬人,「不是人不夠,是工作條件差,才沒人想做!」應該思考提高護理人員待遇,而不是找更便宜的人力來用,這麼做只會更惡化護理工作環境,且降低照護品質。

醫護人力持續流失!醫界促調薪、改善護病比 批衛福部查核失能
醫護人力面臨流失,行政院日前宣布明年軍公教不調薪,醫師職業工會擔憂,恐嚴重打擊基層士氣,呼籲「公立醫院要調薪,私立醫院要跟進」,衛福部更應落實三班護病比,將獎勵金擴及門診、特殊單位等非病床端護理人員。醫界強調,未來健保應提高急重難科別支付標準,並將護病比達標獎勵納入個別醫院總額成長率指標。工會指出,總統賴清德2023年競選時承諾「2年內將三班護病比入法」,時至今日入法時程遙遙無期。三班護病比實務上有許多「不法黑數」,應被稽查革除,例如急性一般病房的隔離病床,不被計入現行護病比公式;醫院強迫護理人員禁休禁假、施行12小時班制、跨單位支援調動,藉此營造亮眼人力數據;醫院填報護病比數據,衛福部卻缺乏有效查核手段。針對護理人力留任的金援挹注,工會表示,目前有輪值夜班直接獎勵、三班護病比達標醫院獎勵等,然而政策主軸側重病床端護病比數據,變相導致門診、專科護理師、特殊單位、常態性白班人員等護理人員付出遭冷落,呼籲衛福部在護理留任政策上,獎勵發放必須更周全。台灣醫務管理學會理事長洪子仁表示,許多醫護人員因長期過勞而離職,急診與重症單位更是首當其衝。醫療是守護全民健康的基石,若政府未能加大投資與資源挹注,醫療體系恐全面失控。洪子仁強調,政府應投入更多資源於急診、重症及基層醫療,避免醫療體系陷入惡性循環。衛福部長石崇良日前提及,未來護病比達標獎勵,靠關床、補人達標的金額將有所區別,值得肯定,同時呼籲將此納入個別醫院總額成長率的指標。洪子仁表示,今年健保實質成長超過700億,未來急難重科別,如胸腔科、小兒科的支付標準應該提高。護理公會全聯會副理事長馬淑清也呼籲,請政府大力支持護理夥伴,讓點值更好,回饋在護理人員薪資上,同時希望三班護病比盡速入法,讓優秀的護理人力回流。

接任衛福部長被問漲保費 石崇良:補充保費應調整
我國面臨少子化、人口老化等問題,健保也出現財務壓力。即將接任衛福部長的健保署長石崇良,28日被問及部長任內會不會漲保費,他表示,「如果只做一年,我可以跟你講不會,但是我不知道我會做多久?」未來希望討論補充保費的調整,特別是資本利得,須做衡平性的考慮,這部分涉及《健保法》修法。石崇良表示,健保費的收入主要來自三部分,其中一般保費就占75%,補充保費不到9%,其他是政府應負擔責任,或是稅、公務預算等。目前一般保費以經常性薪資計收,費率為5.17%,補充保費是針對這以外的所得課徵,包括高額獎金、兼職薪資所得、執行業務所得、利息所得、股利所得、租金收入等6類,費率為2.11%。現行補充保費與一般保費連動,過去健保署曾透露,規畫將兩者脫鉤,且6類補充保費各自訂定費率。石崇良昨指出,健保非常依賴一般保費,但面對少子化,工作人口下降,如果只靠一般保費,受薪階級壓力沉重,未來希望討論補充保費的調整,特別是資本利得,須做衡平性的考慮。另健保署前陣子在與保險業者談合作,透過健康存摺得知民眾做了哪些有益於健康促進的事情,搭配政府的預防保健政策,如癌篩、成人健檢、代謝症候群計畫等,回饋在商保保費的下降,幫民眾賺到健康。至於任內會不會漲保費?石崇良表示,以最高5.5%的成長率推估的支出及現行財務情況來說,明年底安全準備金可達到1個月以上的結餘,由客觀數據來看,明年漲保費機率很低。對於接任部長後的首要任務,石崇良透露,他是急診醫師,最希望解決的就是長期的急診壅塞問題,透過假日急症中心(UCC)分流病人。至於護病比,若是用關床達標,會喪失本意,若是增加護理人力、床數增開,這樣的獎勵和關床達標應有區別,將進行調整。面對關稅衝擊,石崇良認為,最脆弱的是仍在專利期的進口藥,有214項左右,要分散風險。將過專利期的,趕快鼓勵準備學名藥、生物相似藥,同時,國內藥品安全庫存的掌握也要提升,已和藥師公會討論建立藥局供應網,建立藥品調度機制。

護理師連3年加薪仍難留人 工會促護病比入法、獎金直發基層
護理人力嚴重出走,衛福部上月發放三班護病比獎勵,但全國27家醫院掛蛋,其中就有6家部立醫院。衛福部醫福會執行長林慶豐表示,為促進人力留任,今年將再調薪3%,力拚連3年替護理加薪,也已向行政院申請擴編「公職護理師」員額,持續改善職場環境。衛福部去年祭出三班護病比達標獎勵,首波獎勵金5.47億元於6月發放,全國有27家醫院掛蛋,其中就有6家部立醫院未達標,包括部立台北醫院、台南醫院、苗栗醫院、豐原醫院、彰化醫院、玉里醫院。台灣護師醫療產業工會顧問陳玉鳳指出,6家部立醫院未達標,證明缺工已嚴重到「無法造假」。據了解,部立金門缺人也很嚴重卻未上榜,顯示目前數據失真,政府未落實稽核,數字都讓醫院自己填報,「這樣的內容如何真實」?林慶豐說明,6家未達標醫院多在偏鄉、資源不足地區;部北雖在都會區,但在人力緊繃、急診壅塞期間,沒有關任何一張床,部立醫院絕不會靠「關床」來達標,更重要的是提升職場環境和薪資待遇。林慶豐表示,2023年部醫護理師共7900人,去年已增至8100人,離職率也從13%下降至10%。自2023年替護理師加薪4%、去年3%,今年預計爭取再調升3%;也已向行政院申請擴編529名公職員額,優先用於護理人力,讓約用護理師能晉升為公職,薪資、退休待遇較好,增加留任誘因。林慶豐說,醫院也透過提升智慧醫療,減少人力負擔,並推動多元留才措施,如彈性排班、退休公職護理師以約聘方式回任、向學校求才等,致力打造更友善工作環境。陳玉鳳呼籲,要改善護理缺人問題,三班護病比一定要入法;政府也要落實稽核,確保醫院確實達標,不應將護理長、專科護理師等人力納入計算;錢要直接發給護理師,否則獎勵政策只是圖利醫院,沒有實質意義。

嘉義某醫院急診被列「次艱苦單位」員工津貼僅2千 網傻眼:是不是少一個0
國內急診壅塞問題難解,醫護過勞、待遇下滑等問題遲未改善,掀起醫護人員出走潮,今年1到5月就有877位護理師離開,醫療量能嚴重吃緊。就有一名網友爆料,嘉義某醫院急診室被列為「次艱苦單位」,員工津貼僅2000元,維全醫院最低,讓他忍不住直呼「我看到笑出來了」。這名網友日前在臉書粉專「靠北護理師」投稿,貼出一張津貼單,從圖片上可以看到,該院的津貼分為3個等級,首先「最艱苦單位」每月核發5000元津貼,僅ICU(加護病房)屬於該等級;其次「艱苦單位」每月核發4000元津貼,包括急性病房、OR(手術室)、RCW(呼吸照護病房)及偏遠單位;最後是「次艱苦單位」,每月核發2000元津貼,ER(急診室)與HD(血液透析中心、洗腎室)都歸在此等級。原PO也透露,這是嘉義某醫院的津貼單,「急診是次艱苦單位,津貼只有兩千塊,我看到笑出來了,請各位一起笑了」。貼文曝光後,不少網友紛紛在底下留言,「是不是少一個0啊,急診欸」、「到底是什麼讓高層產生了急診沒這麼辛苦的錯覺」、「急診可以關一關了吧」、「原來急診最不辛苦,叫他們去急診做看看」、「用這種分法有夠北七,還在線上的都很艱苦,哪個不艱苦?病房有奧家屬,門診也一堆賴皮插隊奧客,艱苦不分程度」、「看來關床不收病人都是假議題,嘻嘻」、「這分法超搞笑,第一艱苦、次艱苦,不如分最輕鬆、次輕鬆、最不輕鬆還比較好聽」。也有人指出,「難怪越來越多人不做了」、「哪間醫院的急診這麼輕鬆,應該很多人搶著去吧」、「我ICU的(外國),覺得ER比較艱苦啊」、「都說病房苦,優待病房,結果就是全部急診吃下來」、「現在病房縮成這樣,病人都在急診,急診應該是最艱苦單位MAX」、「醫院主管真的老屁股太爽了!當基層很累」、「這些醫院高層現在都給我去急診做1個月」、「醫院每個地方都很累,為什麼要這樣分等級,那些老屁股沒在第一線只會搞分化」。

三班護病比獎勵金發5億!27院掛零 林口長庚4053萬元最高
護理人力出走嚴重,衛福部祭出三班護病比獎勵,19日首度發放給達標的醫院,第一階段合計發出5.47億元,此次獲得最高獎勵的是林口長庚4053萬元,其次是高雄長庚2855萬元、台北榮總2368萬元,但台灣護師醫療產業工會顧問陳玉鳳指出,金額最高的前幾名醫院都有人力短缺、濫用跨科調動的問題,對於獎勵數據表示存疑。衛福部去年祭出三班護病比達標獎勵,目前為第一階段,白班、小夜班、大夜班若有2班達標,即給予醫院獎勵。本次獲得最高金額的前5大醫院為林口長庚4053萬7963元、高雄長庚2855萬1208元、台北榮總2368萬6531元、三軍總醫院2227萬1987元、彰化基督教醫院1869萬9422元。至於獎勵掛蛋的醫院則有27家,包括雙和、部立台南、部立台北、部立苗栗、部立豐原、部立彰化、阮綜合、光田綜合、聖馬爾定、聖保祿、為恭、亞大附醫、敏盛、民生醫院、玉里醫院、海天醫院、李綜合苑裡、新太平澄清、澄清國際眼科、中正脊椎骨科、暘基醫院、全民醫院、新莊英仁、大園敏盛、中國醫臺北、萬華醫院、靜和醫院。台灣護師醫療產業工會顧問陳玉鳳指出,金額最高的前幾名醫院都有人力短缺、濫用跨科調動的問題,對於獎勵數據表示存疑。一些醫院因人力不足而關床,又將護理長、專科護理師計入人力計算,以達到護病比要求,甚至會規避《勞基法》,護理師休假卻從事其他病房、門診業務,挖東牆補西牆,這樣的人力真實嗎?根據護師工會統計,去年12月到今年3月,全台共有1302名護理師出走,4月只補了63人、5月補了136人。陳玉鳳認為,衛福部撥款總要有依據,不是亂撒錢,應在醫院有聘人、加薪的前提下,並且達到一定比率,才能撥發獎勵金。台灣醫務管理學會理事長洪子仁表示,衛福部撥付5.47億獎勵金,是具象徵意義的一步。不過,390家醫院裡有27家醫院獎勵「掛蛋」,占整體醫療機構7%,而無法達標的根本原因在於第一線人力嚴重斷層。他呼籲醫院透過提升待遇、改善排班制度、推動人力再回任計畫等,重塑年輕人對職場的信心,創造護理人力願意留任的環境。

急診快撐不住!逾百醫師離職 醫籲正視醫療體系失血警訊
急診醫師壓力大、又操勞,不只護理師,醫師也撐不住了!急診科醫學會統計,今年通過急診專科考試的人數不到100 位,而選擇離開急診領域的主治醫師,則將超過100位。急診醫學會呼籲:「請不要等到急診關床、醫護離職潮全面爆發時,才開始懷念曾經的醫療品質與可近性。」振興醫院急診重症醫學部主任田知學表示,截至今年五月,已經有60多名急診科醫師離職,而醫學會今年年初時發出問卷調查,預計到了年底,還會有50多人要離職,且還不包括後來因此產生離職意願的人,若都加起來,到了年底,可能有快200人要離職。田知學今天(8日)因此也在臉書上發文表示,必須正視一個令人心痛的現實—今年通過急診專科考試的人數不到 100 位,而選擇離開急診領域的主治醫師,將超過100位,這不只是人力流動的數字對比,「這是整個醫療體系正在失血的警訊」。「不是只有護理人力撐不住,連醫師都正在一批批地離開。」田知學受訪表示,事實上這不只急診,越來越多專科正面臨醫師斷崖式流失,包括比較辛苦治療急性腦中風神經內科、胸腔科等,也有斷崖式的離職潮,很多第一線的醫師都在流失當中,並非單一科別,政府必須正視。田知學說,如同今年年初,醫院急診壅塞並非單一因素,但衛福部長邱泰源卻指出,原因是流感等患者增加所致,讓第一線的急診醫師憤憤不平,更如同一對夫妻婚姻瀕臨破裂時,其原因絕對無法用一句話就可以加以解釋。「請不要等到急診關床、醫護離職潮全面爆發時,才開始懷念曾經的醫療品質與可近性。請在現在,就開始正視這場即將掏空我們整個體系的慢性病災難。」

中時社論》疫情大反撲 政府還在拚政治
在2019年底爆發的新冠肺炎疫情,曾經讓全球陷入水深火熱,台灣也過了長達3年的苦日子。雖然政府已經把新冠肺炎降級,但病毒不斷變異卻從未遠離,最近更大舉捲土重來,把民進黨政府打得措手不及,民眾的健康也暴露在危險中。疫情來勢洶洶,政府必須趕快加把勁,及早備齊各項物資,才能對民眾健康提供最好的保障。疫情再起 政府兩手空空就在民進黨政府一股腦兒投入大罷免的同時,新冠疫情悄悄再起,短短時間裡,感染個案便大幅躍升,急診和耳鼻喉科突然爆滿。眼見新冠疫情又有重燃的跡象,擔心的民眾翻出家裡的快篩試劑,往往發現已經過期,到社區藥局買,跑了幾家卻發現都沒貨。原來這次快篩試劑只鋪貨到4大超商和大型連鎖藥局,一般社區小藥房幾乎都沒貨,和當初疫情初起時,口罩、酒精和快篩鋪滿大小藥局差很大。連診所的醫用快篩也缺貨,據衛福部食品藥物管理署統計,至5月30日,醫用快篩庫存只剩下1萬劑出頭,而全國診所超過萬家,這要如何因應?衛福部長邱泰源為了快篩劑鋪貨太慢已公開道歉。令人納悶的是,這一波疫情再起並不是毫無跡象,至少半個月前從個案數量突然竄升,即可看出端倪,但還是出現了快篩劑備貨不及的窘態,除此之外,抗病毒藥物也準備不足,這不得不讓人質疑,政府的防疫螺絲是不是鬆太久了?目前國內流行的新冠病毒株是NB.1.8.1,屬於JN.1家族次世代變異株,比過往病毒更具免疫逃脫特性,更容易與人體細胞結合,對民眾的威脅也更大。衛福部疾管署已經2度上修疫情高峰期就診人數預判,推估高峰會落在6月底到7月初,而從5月底到8月初,會有近171萬人染疫。民眾對新冠疫情餘悸猶存,當年政府未能準確預估疫情走向,也沒有及時提供足夠的口罩、快篩劑、抗病毒藥物與疫苗,一面阻擋BNT疫苗進入台灣,一面放行缺乏3期臨床試驗的高端疫苗,而且從疫苗到快篩劑的採購,「賄聲賄影」不斷有弊案傳出。現在疫情再起,民眾發現民進黨政府竟然依舊是拚政治比拚防疫用心,鬥政敵比鬥病毒用力。新冠病毒轉為輕症化後,政府已經將新冠肺炎降級,只有重症才需通報。但免疫力弱、年長或有慢性病者,若一旦感染演變為重症,結果可能會致命。當再度出現新冠大流行時,因為感染病毒的人數暴增,高危民眾也連帶面對更大的風險。今年至今已有19例12歲以下的重症病例,若此波疫情不能得到有效遏阻,後果令人憂心。醫護流失 政府毫無作為經歷過疫情洗禮的我們,雖然已有豐富的應對經驗,但現在和當年不同的是醫護人力嚴重吃緊。由於醫療工作環境壓力大,薪資無法反映付出,護理師爆發了離職潮。據台灣護師醫療產業工會統計,今年第1季就有近千人離職。這導致醫院必須關床,急診大量壅塞,走廊、大廳擠滿病患卻苦等不到病床。不只護理師紛紛出走,急診醫師同樣承受沉重壓力。據統計,今年至今已有66位急診醫師離職。當新冠患者湧向醫院,醫護人力短缺,對病人可謂雪上加霜。端午連假過後,急診壅塞的現象已顯見嚴峻,卻沒見到政府有什麼應變措施。更令人無法忍受的是,民眾不禁要問,我們的政府這段期間在忙什麼?不是迅速掌握疫情,不是及早預估需求、寬裕採購快篩劑並全面鋪貨,更沒有大刀闊斧改善醫護的工作環境與條件,任由醫護人員大量流失、急診塞爆一床難求。民進黨全心全意投入的竟是搞「大罷免」,所有力氣都用來扳倒在野黨,企圖奪回國會多數,重新一統江山。因此等到疫情火燒眉毛、快篩劑全面缺貨了,政府才如夢初醒趕忙補救。這不是慢半拍,而是只顧政治鬥爭,不顧人民身家性命。目前距離估算的疫情高峰期還有一點時間,政府應該盡快完成防疫物資的各項準備,包括快篩劑、疫苗和抗病毒藥物等,並且設法改善急診與病床問題,才不致讓疫情再度壓垮醫療量能。民眾也必須提高警覺,遵循防疫守則,減少出入公眾場所,注意自身衛生維護,才能安然度過這新一波的疫情。

護理師出走潮 台南祭百萬獎勵醫院遭批無感
台灣各大醫院護理人員近期因待遇問題爆出走潮,各縣市政府各出奇招加碼留人,台南市政府19日公布,未來1年將評估13家責任醫院的留任率、職場友善等條件,給每家醫院最高100萬元獎勵金。這項措施遭基層護理師批評無感,衛生局強調,改善職場環境才能留住護理人才。因應護理師出走潮,部分醫院為達法定的護病比,只好採關床措施因應。南部龍頭的成大醫院為了留人,除依政府公告調升公職醫事人員3%,更提出院聘醫事人員調薪7%,另增購科技設備減輕護理人員工作負擔,招募護理新血及護理佐理員等輔助人力等措施,也趁關床期間整修老舊病房。台南市共有1萬6543護理師,近2年來有55%轉往診所,10%投入長照機構。今年起大型醫院護理師流失明顯,衛生局統計全市13家責任醫院的護理人力,預估至今年9月1日前,將短缺672名護理人力。衛生局長李翠鳳表示,台南市大醫院護理人力減少,小診所的護理人力卻增加,近年的長照護理需求增加,護理師可自開居家護理所,大醫院護理人力寧可投入時間較彈性的長照工作,也不願疲累輪班照顧急症或重症病床病患,也是出走潮原因之一。針對改善護理人員待遇,中央已核定未來4年投入275億元。各縣市都祭出加碼政策,衛生局公布的獎勵對象不針對個人,改以13家醫院的職場環境與留任率評分,若符合資格,未來1年每家醫院最高可獲100萬元獎金。市長黃偉哲表示,護理人力雖較過去增加,護理需求市場增加更快,除提升待遇,更重要的是社會給予尊重,才能真正留住白衣天使。基層護理師坦言,其他縣市政府為新進護理人力每月直接加薪數千元才有感。衛生局回應,中央已推出補助個人待遇方案,台南市嘗試不同方式加碼,改善職場環境更能兼顧留住新人與資深人員。

醫院壅塞問題未解!年底恐再上演急診塞車
520醫療政策挑戰今年春節後,大量病患湧現,急診醫學會發文示警,醫院壅塞問題達「前所未見」程度。醫療現場如臨大敵,病患無病床住院,有人在輪椅上打點滴,甚至躺在地上急救。近期天氣轉暖,急診問題舒緩,但因急診壅塞年年發生,若人力無從舒緩、醫院沒有開出好條件,年底恐怕又要重演。台北市醫師職業工會祕書長陳亮甫說,台灣勞動力越來越少、老人越來越多,政府喊了很多口號、開了很多會,但第一線人員卻感覺似乎只是想撐過低溫時期。但氣溫低就診人數多,這是年年上演的問題,若人力無從舒緩、醫院沒有開出好條件,恐怕年底急診又會塞車。台灣護師醫療產業工會顧問陳玉鳳指出,每年2月護理國考結束後,4月會補進一批人力,但今年4月全台卻僅增加68名護理師,3月更有548人離職,創5年來最高紀錄。衛福部統計,截至今年4月,全台護理人員執業率為62.3%,只比去年同期增加0.1個百分點,留人政策毫無起色。「三班護病比沒有落實,大家根本不想回來。」台灣醫療工會聯合會副理事長郭蕢瑩表示,三班護病比政策上路一年來,以全院平均人力採計,白班出院病人多,拉低平均醫護比,美化了數字,不符合實際情況,且急診等單位未規範護病比,醫院甚至把護理長、護佐、書記都算進去,「數字當然漂亮」。郭蕢瑩批,賴總統選前承諾要入法,現在又改口今年9月,根本是「騙肖仔」,現在護理人力不足,很多人即使生病、發燒還是抱病上班,「賴總統難道非得等到人都走光了才要想辦法?」台灣醫務管理學會理事長洪子仁分析,疫情後護理人員離職現象,因今年各醫院加薪等政策有暫緩情形,但受到少子化影響,年輕一代投入第一線護理人力沒有顯著增加,即使薪資提高,但護理師職場選擇多元化,長照、航空、保險或企業健康等職場都可去,投入醫療人力沒有變多。另一方面,國內醫院關床問題持續未解,但包括屏東榮總、高雄岡山、台北蘆洲等區的醫療機構,卻都將增加病床,南部地區2年核准增開逾千床。洪子仁表示,政府在思考醫療可近性的同時,卻造成醫療人力分散,加深人力不足窘況,恐重演大學倒閉現象,呼籲政府重新審視區域聯防計畫,讓全國病床數量合理配置,避免醫事人力分配不均。政府大力推動分級醫療,社區醫院協會理事長朱益宏說,目前尚未看到分級醫療成效,建議將大醫院下轉的輕症個案視為剛性需求,避免打折、斷頭支付。分級醫療的落實更要列入評鑑指標,例如大醫院門診超過55%、急診病患停留時間過長,就應扣分。

白衣重擔1/健保署擬修「最低薪資」引醫界跳腳 立論分區分級才能化解勞資對立
近年來爆發嚴重的護理師離職潮,各大醫院急診塞車只得關床,間接影響民眾醫療權益。為保障醫事人員權益,衛福部健保署日前研擬修法「全民健康保險醫事服務機構特約及管理辦法」(特管辦法),其中要求醫事人員薪資必須符合標準,並且醫事機構要公開薪資,不料草案一出卻引發雇主端強烈反彈。健保署日前研擬修正「特管辦法」,其中「擇優特約」條文談及保障醫事人員薪資條件,規劃醫院專職醫事人員的健保月投保金額不可低於最低工資2倍,診所不低於1.5倍,換句話說,受聘醫院的全職護理師薪資不得少於57180元,診所護理師薪資則不得少於42885元;並且每年要公開最低及平均月投保金額,否則不能成為健保特約醫療院所。此修法遭到醫院協會、醫師公會等醫界資方聯合反對,更拋出十項「違反法律保留」、「授權明確性」、「侵犯隱私權」等項法規理由,建議健保署刪除相關條文。醫界強調,此舉恐造成雇主端無法負擔,引發失業,反而損害醫事人員工作權,最終人財兩失。特約診所看診人潮眾多,特管辦法草案中規定,如未達或未公開規定薪資,則不能成為健保特約醫療院所,多數醫院擔心未來拿不到健保給付。(示意圖/楊澍攝)不料,護師工會卻逐條「單挑」資方的說詞,同以法律依據為證,強烈譴責資方立場。護師工會顧問陳玉鳳直言,「醫界聲明根本是基於醫院自身營利,扯出瞞天大謊。醫界所謂的營業秘密、侵犯隱私權,營業法中有特別規範,根本不涉及個資的問題,純粹是醫院想減少成本」。她怒批,台灣護理師人力缺乏、高護病比、低薪高壓已是不爭事實,沒有一個國家醫院不用負擔人力成本,如今雇主卻為規避自己負擔的責任,惡意踐踏護理人員權益。陳玉鳳指出,在美國、德國、荷蘭、澳洲等多個國家皆公告護理人員的最低薪資,甚至有年資不同的分類,不同職級加班、夜班的錢可以領到多少,台灣政府如今想跟上,基層醫事人員認同此舉,長年的壓迫環境也有一絲改善的希望。今年年初護理人員嚴重短缺,導致急診壅塞問題嚴重,衛福部3月急發聲明表示壅塞已逐漸趨緩,更公開醫院所回報的護理薪資,為緩解民眾擔憂。其中資料顯示「新進護理師薪水約5萬多」、「年資一兩年即達7萬」,然而事實卻相差甚遠,這些數值頗令護理師看了格外札眼。臺灣護理產業工會秘書高若想批露,醫院回報的這份數據並不是底薪,其中還包含浮動獎金,婚喪喜慶津貼一律寫進去,加一加很漂亮,實際上多數新進護理師薪水僅有3萬出頭。台灣醫事人員過去曾在立院前舉行遊行,呼籲政府關注醫療職場環境,提升醫療人員待遇,卻至今未獲改善。(圖/黃耀徵攝)「這數據印證了醫方的聲明根本是自打臉」高若想指出,假使目前護理師的薪資真的像醫院回報的水準,也就符合特管辦法擬修的方向,為何醫界要出面抗議,還聲稱醫院會因而倒閉,顯然醫界說詞與事實不符。醫療改革基金會執行長林雅惠提到,特管辦法已10年未修正,此次提升醫事人員們權益,醫改會舉雙手贊成,更何況今年健保成長率來到8%,投入了近800億,民間也關切健保給付究竟有多少用於改善醫事人員待遇。現今「最低薪資保障」已成為趨勢,居家照護員有最低薪資,非營利幼兒護理師也有最低薪資,顯示台灣醫療與勞權的進步,正在提升徵才誘因。林雅惠進一步指出,特管辦法修法應該考量地區、層級、體系不同,針對工作內容而有不同配套,如今貿然訂定的「醫院2倍,診所1.5倍」,但其立論依據為何?健保署若拿不出數據說明,勞資之間當然就流於各說各話;另外,此次修法本為保障醫護人員權益,研討過程卻沒有邀請基層團體,希望衛福部可以建構一個強化勞資對話機制,基層醫護才有機會與管理決策權對等討論。

全台護理師爆出走潮!去處不只自費診所 專家曝這條路「薪水翻5倍」
近日全台出現急診、重症病房大壅塞現象,追根究柢是全台護理師大出走,人力不足下醫院只能紛紛關床。護理公會及團體也紛紛疾呼,應使用公務預算加薪穩住人力,甚至吸引離職護理師回流。護理師護士公會全聯會理事長紀淑靜還指出,目前全台護理師職業人數19.3萬人,其中在各大醫院執業的人數僅佔63%,其餘護理師大多在健保診所、自費診所,因為假日可休息、不用輪班、工作壓力較小;此外,護理人員人力不足是全球性的問題,尤其護理師需要相當程度的專業培育,歐、美、澳、紐、星等國都頻頻向台灣護理人員招手,出國執業薪水最高可翻5倍,工作簽甚至移民也不是難事。據衛福部統計資料顯示,截至2024年底為止,全台護理師執業人數為19萬3984人。2014~2020每年淨增加約5000人,但疫情過後,2022~2023年每年淨增加僅2500人,2024年雖略增加至3852人,但仍無法滿足需求。至於執業場域部分,目前醫院執業人數占63%、診所占16.8%;長照及診所執業人數占比逐年增加,醫院執業比例則逐年遞減。紀淑靜指出,全台醫學中心的「三班護病比人數」達標者不到半數,許多醫學中心護理師受不了低薪、輪班及高壓環境紛紛選擇出走,大概有30%轉至健保診所、25%轉至自費診所,尤其是婦產科及醫美診所。此外,也有護理師轉往長照機構、醫藥產業或保險業,甚至有人直接移民到英語系國家執業。紀淑靜指出,「很多年輕護理師出國去新加坡、澳洲、美國等國家,只要英文能通,同樣花時間貢獻護理工作,美國薪水是台灣的5倍」,而護理師們在台灣光是喊年薪70萬,「喊了10年都做不到」,雖然近期很多醫院開始陸續調高薪資,但因長期低薪環境,目前大多護理師仍持觀望態度。紀淑靜強調,「錢不是主要因素,但是重要因素!」她呼籲各醫學中心,應將護理人力補到符合三班護病比缺口,政府津貼也要立竿見影,讓護理師有感「看得到也拿得到」,才能在短期內留下人力;至於調整點職等,仍是後續中長期希望慢慢調整的課題,否則花半年至1年才能培養1位急重症護理人員,卻又因待遇問題不斷流失,最終權益受損的,仍是台灣民眾。前主播薛楷莉2019年轉行當加護病房護理師,日前也分享她在美國當護理師的工作環境,指出雖然不比台灣輕鬆,但每週只上班3天,她近日照顧3個病人,還能準時下班,薪水比台灣高,能保持生活品質。薛楷莉還進一步列出全球護理師稅前薪資排行榜,最高為盧森堡,約270萬元;其次為美國,約260萬元;第3名是瑞士,約230萬元;不少國家的護士薪資都介於100~150萬元之間,但台灣護理師薪資卻只有69萬元,只比馬來西亞、中國大陸、泰國、菲律賓和印度等國家高。

邱泰源視察醫院遭爆作秀 藍委批民怨沸騰才倉促上陣
全台醫院急診壅塞,衛福部長邱泰源26日突襲視察台大、和平、亞東、部立台北及雙和醫院,卻遭護理師爆出是在「作秀」。對此,國民黨立委廖偉翔今(28)日批評,邱泰源等到民怨沸騰才倉促上陣,不就是臨時抱佛腳?急診室不是舞台,別拿病患的健康當表演道具。廖偉翔指出,這幾年醫院急診的壅塞狀況越來越嚴重,屢屢登上新聞版面,邱泰源平時毫不關心,這次因為民怨沸騰才倉促上陣,這不就是典型的臨時抱佛腳嗎?他續指,急診室不是舞台,別拿病患的健康當表演道具,急診壅塞的重要原因在於護理人員低薪、工時長、高壓力,導致護理師離職和醫院關床,進一步引發急診大塞車。廖偉翔表示,在2月24日,衛福部次長林靜儀所主持急診壅塞討論會議,跟3月4日健保署的急診壅塞管理及支付政策會議,卻連護理師全聯會都沒有邀請,這種閉門造車的決策心態,難道不是鴕鳥心態、甚至刻意掩飾問題嗎?他說,沒有第一線聲音的政策,只是在原地打轉,問題擺在眼前卻選擇視而不見,難道政府真的要讓病人等不到病床,醫護撐不到未來的悲劇持續上演嗎?廖偉翔強調,奉勸衛福部的長官,凡事要未雨綢繆,而不是歌照唱、酒照喝,等到輿論踏伐才倉促應對,真正的負責任是平時就要紮實的準備,而不是等到火燒屁股才滅火。請正視問題、面對問題、解決問題,因為窮不能窮醫療、苦不能苦人民,國人的健康權益經不起官僚的拖延與忽視。

怨政府、醫院互踢皮球「通通推到預算問題」 護師工會提「7大訴求」應立刻改善
近期全台醫院急診大塞車,病患多到沒推床可躺,也引發了醫護人員離職潮,而日前就有一名重症患者從高雄一路北上,經過十幾家醫院仍找不到加護病床,最後送到遠在150公里外雲林成大斗六分院,卻因敗血症逝世。台灣護師醫療產業工會顧問陳玉鳳也直言,醫護人員不夠是因為離職的變多、在職的快崩潰,「其實預算只有部分被凍結,3千萬而已,他們就說現在什麼錢都不能用什麼,通通推到預算的問題」。衛福部針對急診壅塞情況,在24日提出「3大短期因應策略」及「2大改革方向」,前者包括:醫學中心強化院內病床調度、加強區域醫院聯防機制、強化民眾分級就醫資訊;後者則為強化護理人力整備及鼓勵醫院投入急重症,研議健保調整給付。根據《信傳媒》報導,陳玉鳳表示,急診室塞爆不是因為病人多,而是「醫護人員不夠」,「因為離職的變多,在職的快崩潰,解決方法應立刻拿出辦法安撫以及找回流失的醫護人員,穩住他們不再離職」。陳玉鳳批評道,現在許多官員都在互踢皮球,稱是預算被凍結才拿不出資金,「其實預算只有部分被凍結,3千萬而已,他們就說現在什麼錢都不能用什麼,通通推到預算的問題,林靜儀一直在說預算,可是去年我們6月就在講30年來最大的護理師離職潮,那請問去年有刪預算嗎?那是累積的問題」。陳玉鳳指出,如果衛福部拿不出錢,醫院也不願意給,應該減少醫護人員的雜事、不要比賽,「這些是可以立即做到的事情,尤其是跨科調動,有多少護理師跟我說只要不做這些事情,就願意繼續留在職場」。陳玉鳳也分享一位美國護理師友人的狀況,他們在醫院只需要專心照顧好病人,雖然醫院也會有雜事,但都是用志願方式參與,「大概6、7年前美國的加州工會來台灣交流時,我特別問他們跨科調動這件事,他們說絕對沒有這種事情、也不可以這樣做」。陳玉鳳嘆氣道,「他們一直說健保給付太低沒辦法給醫護人員加薪,但為什麼可以繼續蓋醫院?衛福部也在幫醫院護航,《醫療法》第1條規定要重視醫療分布,那你看我們台灣有需要那麼多醫院嗎?現在晉升上去的醫學中心很多都關病房,雙和醫院關床關多少?慈濟?尤其是最近才升上去的義大醫院,關了多少床、走了多少人?根本就不符合(規範)」。若想要留住醫護人員,陳玉鳳也提出7個方法,可供衛福部參考:1、特殊時期有特殊做法願意留在急診的護理人員,應先給獎金,而特殊時期(超時加班)一律要給2倍加班費用,讓護理人員有感自己的付出,不讓他們再離職。2、盡快補足醫護短缺應立刻提高健保護理給付,不要再持續研議,先提高薪資找回有經驗資深的護理人員回到醫院工作,針對資深人員依年資每年調薪資,留任護理人員。3、找回離職醫護,讓醫院病房可以增加開床針對離開各醫院6個月內(年資至少2年以上),薪資至少起薪5萬元起(不含夜班費用),年資特休繼續計算。4、政府立刻提出補助如同疫情期間曾提出補助護理人員津貼,直到護理人力不足問題改善,才是落實保障全民醫療照護健康,也讓民眾納稅錢被善用,像是日本政府提出補助3%,是直接匯到護理人員帳戶的。5、暫停醫院評鑑,別強迫醫護浪費時間政府要求的評鑑及相關文書作業,已然消耗了醫護大量時間得去應付和準備,特殊時期,請政府同意暫時不用參與浪費時間的評鑑作業文書與勞動條件,讓護理人員可以確實休假,彈性選擇輪班。6、立即依法保護醫護權益應完全落實勞基法和職安法規規定,加班就依法給加班費,抓出違法醫療院所。7、全面評估醫護薪資在各行各業開高薪搶人才的同時,醫護也該立即加薪,給予醫護人員應有符合市場的薪資行情,例如服務、餐飲會給出月薪5至6萬條件。最後,陳玉鳳也呼籲,除了政府和醫院應做出改善外,希望民眾及家屬也可以更加友善,「一名提前退休的護理師跟我說,護理師最大的問題是來自不尊重護理師的刁民,也是最主要的原因,我處理不少護理師被病患刁難、家屬謾罵甚至出手打護理師,這都成為我們離職的原因」。

急診瘋爆1/護理師離職、空缺率「創10年新高」 引爆醫療崩壞骨牌效應
急診醫學會2月22日罕見發文求救,表示急診壅塞「已達前所未有嚴重」,震撼社會,衛福部25日緊急開會,提出要求醫院增加病床解方,遭批「畫錯重點」,多位專家指出,急診爆滿不是病床不足,而是護理師人力荒,2023年疫後爆護理師離職潮,離職率12.61%、空缺率9.05%,創近10年新高,「沒人力只能關病床!」中華民國護理師護士公會全國聯合會監事長高靖秋表示,「護理人力不足,醫院床開不出來,急診病人住不進去,只能塞在急診,這種狀況不管是對病人、對護理師,是全盤皆輸。」高靖秋分析,至2024年底護理執業人數為19萬3984人。2014~2020每年淨增加約5000人,但疫情過後,2022-2023年每年淨增加僅2,500人,2024年雖略增加至3,852人,但仍無法滿足需求。依據衛福部2023年《台灣護理人力供需分析與政策整備》,以台灣的醫學中心為例,將病床數、三班護病比、休假計算之後,需配置1萬1895名護理師,而2023年現有人力為8064人,因此還缺3831人。然這次急診醫學會公開發出求救文,衛福部竟未找護理師團體溝通,多位醫療界人士告訴CTWANT記者,未來恐怕會導致手術限時、縮減,醫療崩潰的骨牌效應才剛開始。農曆春節期間,全台平均每天急診就診約3.7萬人次,比去年同期的2.7萬人多出1萬人,直接導致各大醫院急診室「塞爆」。一名不願具名的急診醫師PO文表示,「急診塞到爆炸,病患坐在輪椅上,連個可以放鉛板屏蔽的地方都沒有,病患就在急診走廊照了一張胸部X光,還真的是頭一遭」。該名醫師嘆道,疫情後熱情燃燒殆盡,醫療體系卻未獲得足夠的支援與補強,導致大批護理師離開,他表示「你們繼續無感,下次躺在地上急救插管的,不是你的家屬就是你自己」。疫情期間醫護齊心守護民眾健康,但熱情消磨殆盡後,卻發現醫療環境仍不理想,導致大批醫護紛紛離職。(示意圖/非當事人/黃耀徵攝)其實急診長期都有壅塞的問題,但今年最大的不同就是護理人力大量流失,根據衛福部資料,2023年疫情後護理師離職率為12.61%、空缺率9.05%,雙雙創下近10年新高,2024年12月至2025年1月,短短2個月內,就有705名護理人員離職。護理人力不足,導致醫院只能關閉病床,因此導致急診患者無法轉入一般病床,因而造成嚴重壅塞。敏盛醫院急診醫學科主任楊大緯表示,「我們醫院急診的待床時間大約3天,據我所知,最辛苦的林口長庚急診至少要等一周才有病床!」童綜合醫院急診部主任魏智偉也說,「現在急診就跟菜市場一樣人擠人,許多家屬都明白我們的困境,但也有部分民眾會不滿,會不停逼問護理師『為什麼還不能轉病房』。」魏智偉說,有一次他看到一位已經排到病床的患者,因為護理師需要交接、清潔病床,所以請患者等待,但患者卻一直不停追問「為什麼還不能去病床」。「大家要知道,一位護理師同時要負責很多名患者,每一次回答都會中斷她照顧其他患者,最後這位護理師爆炸了,直接回那位患者『你再逼問我,我就去拿離職單了!』」「護理人員淨增加人數下降,且『避重就輕』,不願投入急重症科別,除了從醫院轉至診所、長照機構,也有不少人轉行去當房屋、保險仲介。」高靖秋說,2024年護理師醫院執業人數佔63%,診所佔16.9%,長照及診所執業人數佔比逐年增加,醫院執業人數佔比減少。護理師離職潮恐釀醫療崩壞,因為所有的醫療行為要運作,都得靠護理師啟動。沒有護理師、病房只能關床、甚至不能動手術。一名不願具名的外科醫師透露,「沒有護理師,不僅不能排手術,而且手術時間也要嚴加控制,萬一讓護理師沒辦法準時下班,醫師還會被懲罰。」部分醫院為了留住現有的護理師祭出規定,若是耽誤護理師下班,醫師就會被記點,累計一定的點數就會被處罰,例如可能會被取消手術。「這對外科醫師來說非常嚴重,也可能進而導致醫師出走。」這位醫師憂心地說,護理荒的連鎖效應,才正要開始。

急診瘋爆2/全球護理荒!美國月薪破10萬搶人 「台灣這家醫院」引進菲籍護佐
COVID-19疫情讓全球醫護精疲力竭,不只台灣護理師離職率攀升,全球護理師面臨短缺,各國已展開搶人大作戰。CTWANT記者調查,台灣新進護理師月薪不到4萬,澳洲紐西蘭約7~8萬元,美國則超過10萬,成了台灣護理師「跳槽」選項;與此同時,醫界建議引進外籍護理師,目前花蓮慈濟醫院已有17名菲律賓護佐(護理佐理員),成為全台第一家聘僱外籍護佐的醫院。 依據世界衛生組織2024年最新估計,2030年時全球護理師將短缺450萬名。世界各國都在搶人,而薪資、福利都成了比較項目,各國政府除了要想辦法留住國內護理師,還得面臨更有競爭力的國家挖角。國際護理協會(簡稱ICN)於2023年的報告中便指出,護理師短缺應被視為全球衛生緊急事件,部分高收入國家會到貧窮國家挖角經驗豐富的護理師。其中菲律賓就因此大量「輸出」護理師,2023年菲律賓官方資料顯示護理師短缺多達35萬名。「台灣也要引以為戒!」一位任職於北部醫學中心的護理師透露,相較其他國家護理師的薪資,台灣真是少的可憐,「一般白班新進護理師月薪不到4萬,別以為比較輕鬆,護病比比較高,要做的檢查、給藥也比較多。」該名護理師表示,美國護理師月薪至少10萬以上,不過物價高、治安較令人擔憂,所以很多護理師傾向去澳洲、紐西蘭等,月薪至少也是7~8萬元起跳,相較之下,台灣護理師常常一天工作16小時,換算下來時薪大約156元,甚至不到基本薪資(2025年最低薪資為190元)。「而且國外護理師還能正常休假,不像台灣,常常會接到緊急電話要你回去上班。現在很多國家來挖角護理師都是包辦移民,如果我還沒走入家庭,說真的也會心動。」該如何留住護理人力?長庚、榮總、新光、振興、台安等醫院,近2年連續祭出調薪機制,平均調薪幅度約10%左右,雖然人力缺口還在,但起碼不再繼續擴大;台北榮總斥資近20億元新蓋醫護宿舍大樓,月租只要1,000元。但醫療大環境難以短時間改變,留人的成效頂多不讓缺口繼續擴大。中華民國護理師護士公會全國聯合會監事長高靖秋提出建議。「第一,提升健保點值確保用於護理人員薪資提升,保障護理人員年薪達百萬以上,且不含夜班費。第二,健保支付合理反映護理專業價值,應提高急性一般病床住院護理費,居家護理費已10年未調整,應至少提升20%以上。」 台北榮總新醫護宿舍大樓於2024年8月起開放入住,一個月租金只收1000元。圖為一樓大廳公共區。(圖/報系資料照)一位擔任管理職的醫界人士認為,長期幫護理師增加薪資的建議,現階段不太可行,因為護理師人力不足導致醫院關床,醫院少了收入財務吃緊,遑論長期加薪,除非政府先撥出補助款,或從健保點數上改革,真正提升護理師待遇,才能打破此一惡性循環。除了薪資之外,高靖秋建議增加護佐納入照護團隊,協助護理師處理基本照護工作,減輕護理師的工作負擔。目前有84家醫院參與試辦,將病房人員的照護工作分級分工,護佐負責協助病患進食、翻身、如廁等工作,讓護理師能更專心去追蹤與評估病患狀況。以台北榮總為例,2024年初引進護佐人員,護理人員準時下班比例增加、離職率也因此降低。花蓮慈濟更在2023年底成為全台第一家聘僱外籍護佐的醫院。慈濟海外分會2020年前往菲律賓救災時,發現許多家庭無力重建家園,小孩失去受教權。同時,台灣醫護人員吃緊的問題已浮上檯面,於是在慈濟科技大學開設「菲律賓長照專班」,提供菲律賓學生來台就讀,免費就學2年、須服務6年。再採用勞動部「中階技術工作人力計畫」,陸續在2023年、2024年聘僱17位長照專班菲律賓畢業生擔任護佐。這些菲籍護佐皆已取得臺灣副學士以上學位,並通過華語檢定門檻、完成所有擔任護理佐理員所需的訓練,目前患者、家屬也接受度很高。根據衛福部資料,台灣2023年的護理師執業人數約18.6萬、2030年時預估需求為24.1萬至26萬,仍差5.5萬至7.4萬人。醫界因此有人喊出「引進外籍護理師」的建議,一位任職北部醫學中心的護理師表示,如果能取得台灣相關證照都沒意見,她也很懷疑會有哪些國外護理師願意來台灣,畢竟薪資、福利跟其他國家相比,實在差很多。

急診爆量擁塞!健保署拍板3大方向緩解 每年加碼30億最快今年5月實施
醫院急診壅塞嚴重前所未有,醫護與民眾皆滿腔怒火。健保署26日邀集急診團體開會,歷經3小時討論,拍板三大方向,將提升急診診察費和護理費、調升加護病房(ICU)給付,及全面提高病房護理費,預計每年加碼至少30億元,最快今年5月實施。健保署長石崇良表示,急診壅塞狀況已慢慢緩解,但為了長期解決,仍須訂出策略。第一項共識是全面提高急診的診察費和護理費。現行急診是比照門診,護理費則包含在診察費裡,日後將獨立出來,並依檢傷分類適度增加。關於急診留觀床,現只有護理費,沒有醫師診察費,石崇良說,這導致各科醫師協助照顧卻沒有給付,未來也可獨立申報,也會參考住院給付標準予以調高護理費。由於急診可能收治重大外傷患者,如車禍、工傷意外等,處理上相當複雜,也將調整支付標準。第二項共識是調整加護病房給付,鼓勵分流收治,預計每年投入5.8億元。石崇良說,目前ICU是依醫院層級給付,但全台50多家重度急救責任醫院,並非全是醫學中心,將全面比照醫學中心給付;70多家中度急救責任醫院,有部分是地區醫院,將全數比照區域醫院給付。第三是調升病房護理費,留任人才避免關床,預計未來4年投入100億元,每年25億元,包括一般病房、加護病房、呼吸病房、燒傷病房等。這三項支付標準調整,預計3月中旬討論,3月下旬再送共擬會議,4月預告,最快5月上路。至於如何強化病房的利用效率,包括縮短平均住院天數、放寬在宅住院條件、門診打抗生素治療、住院手術改門診手術等模式,也將陸續規畫,希望下半年實施。社區醫院協會理事長朱益宏對健保署的方向表示肯定,但提醒落實分級醫療同步重要。每家醫院都要思考,要留下的是輕症或重症。健保加碼之際,也要把餅做大,今年總額實質成長約有8%,未來也希望維持。面對今年稅收超徵,若能比照過去2年,將公務預算挹注健保,相信有助於醫界。台灣醫務管理學會理事長洪子仁認為,調高支付標準方向正確,各醫院應確保增加的收入能確實反映在護理人力與薪資上。急診壅塞是系統性問題,還需其他配套措施,例如提高部分負擔強度,以落實分級診療,才是根本解決之道。
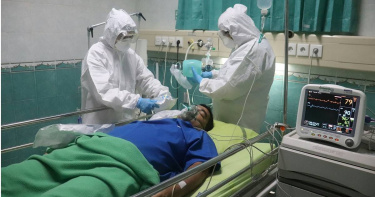
重症常沒病床?醫曝台灣ICU病床人口比「世界第一」 護理師點破關鍵因素
近日全台爆出急診、加護病房床位荒消息。然而大安婦幼醫院麻醉科主任陳冠廷指出,其實全台灣加護病床數的十萬人口比為31,高居世界第一。會出現「沒病床」的現象,追根究柢是國內護理人員短缺所導致。另外也有資深護理師提出5大原因,包括健保可近性太高、護理人力不足、收床和轉床條件不明確、醫師治療時間延宕、住院組派床機制不明等。陳冠廷醫師在個人臉書以「台灣加護病床不夠?太多?」為題發文,提到一位護理師在網路上呼籲民眾這段期間要照顧好身體,因為各大醫學中心的加護病房(ICU)都滿床,病患「有背景」也進不了,只能在未具備健全設備的普通病房接受ICU治療。中華民國護理師護士公會全國聯合會理事長紀淑靜也說明,護理人力不足是長期以來問題,這1、2年更嚴峻。尤其新冠疫情之後,每年新進入臨床的新進護理人員數量直接砍半,從過去約5000人減為約2500人。紀淑靜還指出,台灣訓練出來的護理師素質好,造成國外爭相搶才,有些國外醫院甚至以5倍高薪搶人,台灣本地醫院根本搶不過。陳冠廷針對以上2段近期消息表示,根據自己整理網路資料數據,在世界各國的每十萬人口的加護病床數量中,台灣以每10萬人有31張加護病床高居「世界第一」,超過德國、阿根廷、美國、韓國、日本等國。他以此提問:「現在沒有加護病床可用的原因是:A、台灣人民的身體狀況比較差?B、國內護理人員短缺,加護病房關床實際上沒有那麼多?C、國內外加護病房照顧的對象不一樣?D、請大家提供想法?」底下有網友留言指出:「就算台灣是每10萬人口的加護病房數量全世界第一,但醫護人力不足也沒有用啊」、「護理人力不足,衛生局報備的床數,與實際開床數會有差距。」還有多年工作經驗的專科護理師根據自身經驗提出5大原因:一、台灣健保可近性太高,導致無效醫療過多。二、護理人力不足,敝院關床數約全院ICU的1/3。三、收床、轉床條件不明確,躺了一堆不需要入住的病人。四、醫師治療時間延宕,導致ICU入住時間延長。五、敝院住院組派床機制不明?以致病人轉不出去。而這名護理師的分析也獲得陳冠廷稱讚:「妳說明的比衛福部長、次長更清楚!他們還在哈囉!」

護理師喊「台灣醫療已崩潰」!醫師、護理師都在逃 醫嘆:問題看不到盡頭
台灣以低廉且覆蓋率高的醫療健保制度在全球享有盛名,但也有許多醫界人士長期指出,台灣醫療制度的便利性,是透過壓榨醫療人員來達成。近日流感、諾羅、新冠等多種病毒全台橫行,再加上一波接一波的寒流來襲,造成全台急診室大爆滿、加護病房滿床、醫護人員不堪負荷爆發大規模出走。一名護理師在社群平台上發文,苦嘆台灣「醫療崩潰」已是現在進行式,就算進了醫院也沒有病床、沒有人力照顧,奉勸大家一定要把自己的身體照顧好。另一名急診醫師則指出,這一波問題「看不到改善的鏡頭」。胸腔內科醫師更是重炮抨擊:「健保執政無能,把成本轉嫁給全民和醫師」一名護理師近日發文,表示自己從前一天晚上11點30分開始,連上了16小時班,還強調「不是坐在辦公室的納中,是跑了16小時的那種,用生命在跑!」,而再過幾個小時又到了晚上11點30分,自己又得繼續上班,「有時真的做到很想哭,但是看著(病人)不處理又於心不忍!」這名護理師還指出,奉勸大家自己要把身體顧好,因為現在各大醫院急診室爆滿、加護病房都滿床,再加上病房中1:10甚至1:20的不對等護病比造成大量醫護人員離職潮,導致有病人狀況惡化時,很難得到充分的治療,反而要花上許久時間在急診、病房等床,「要知道疾病永遠都是在跟時間賽跑,拖越久、救回的機率就會隨之大幅度下降!」「台灣真的醫療崩潰了,不要不信!」這名護士舉例,她當天遇到一名病人已經是critical等級sepsis shock(敗血性休克病危),卻因為沒有床位無法送入ICU治療,她只能在無健全設備的病房中做所有接近ICU的處置,手頭上卻還有其他9床病人等待她的照顧。「不要覺得有家室背景了不起,因為有你也享用不到!現在真的是活下來是幸運,活不下來是命!」一名已工作15年的急診醫師接受《三立新聞網》採訪時表示,過往也曾有急診壅塞、導致患者必須在急診室等床的現象,但因為急診人力足堪負荷,因此狀況可以逐漸拉回好轉,急診醫師不至於太過焦慮。但是這次急診壅塞的真正原因是整體醫療環境對護理師的不友善,例如醫病關係、護病比不合理、薪資過低等原因,導致「大量護理人員離職」,進而迫使醫院必須關床,急診患者也無法被收治住院,只能塞在急診室哩,這名急診醫師指出:「這個問題目前看不到改善的盡頭,因為只要護理人員不再回流,病床不足的問題將持續存在!」胸腔內科醫師蘇一峰則24日在臉書上發聲,怒斥「健保執政無能,把成本轉嫁給全民和醫師」。他貼出一名急診主治醫師的留言截圖,對方則表示「最近已經打定主意要離職」,而離職原因則是如今的醫療環境讓他覺得「很不安全」。這名急診醫師解釋,近期的急診室根本就當病房在顧,一上班接了2、30床病人,根本記不得誰是誰,只能顧好生命徵象。而大量護理人員流失,院方就算緊急補上人力,新人不熟悉的狀況下也容易發生醫囑執行錯誤。而需要ICU環境來密集監控的病人也因為沒有床位,被迫滯留在急診室。讓他不得不決定「我還是等到環境安全、制度友善一點再回來好了,我的醫責險(醫師業務責任險)可不夠(賠)。」蘇一峰則以這位急診醫師的心聲提問:「醫師都自己很危險了,難道病人會安全?」並表示,健保不停節省醫療支出、不停壓榨醫護人員,直到他們支撐不住。他要感謝每一位離開崗位、「用腳投票」的醫護人員,因為:「沒有這些人下定決心離開,政府就是繼續壓榨繼續騙。」 他還點名衛福部次長林靜儀,表示有急診醫師在決定離職前,曾透過網路留言向林靜儀喊話求助,希望她多關心急診科面臨的崩潰與壅塞問題,誰知換來的卻是林靜儀嘲諷留言:「呵呵,所以你的小腦袋裡,政府按一個鈕,事情就會完全改病了嗎?」林靜儀今日受訪時則針對該回應爭議一事回應,還是強調希望醫院兼顧人力之下做調度,「如果我在用詞跟溝通用語部分有需要檢討,我會虛心檢討,但還是強調長期問題要有做建設性的溝通,至於網路上爭吵的問題,我會自己檢討。」